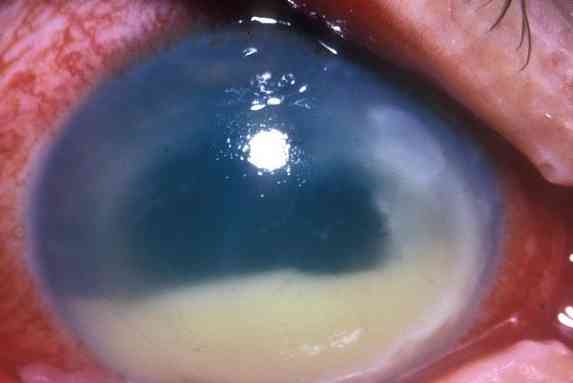
Morganella morganii у мужчин в посеве на флору
Обновлено: 04.10.2024
Протейные инфекции вызываются протеями и составляют большую группу заболеваний под общим названием протеозы.
Протей долго считали сапрофитом, распространенным в окружающей среде, но в настоящее время сформировалось положение о протеях как условно-патогенных микроорганизмах, возбудителях нозокомиальных инфекций.
Эпидемиология
Бактерии рода Proteus распространены повсеместно. Их выделяют из почвы, воды и атмосферного воздуха. В стационарах протеи можно обнаружить на предметах ухода за больными, медицинской аппаратуре, санитарно-гигиеническом оборудовании. Столь широкое распространение этих бактерий и формирование госпитальных штаммов объясняют широким применением антибиотиков и высокой резистентностью протея к большинству из них. В отделениях для новорожденных протеи могут вызвать экзогенную нозокомиальную инфекцию. В целом среди возбудителей госпитальных инфекций на долю протеев приходится около 10%.
Источником инфекции является больной или бактериовыделитель. Наибольшую опасность представляют больные с кишечной протейной инфекцией, так как при этом возбудитель выделяется с испражнениями в огромных количествах (до 10 7 -10 8 бактерий в 1 г фекалий). Однако и при гнойно-воспалительных процессах (нагноение операционных ран, ожоговых поверхностей, остеомиелит, отит, флегмоны и др.), а также при заболеваниях мочевых путей протейной этиологии происходит значительное выделение протея во внешнюю среду.
Восприимчивы к протейной инфекции новорожденные и дети раннего возраста, лица с аномалиями и поражением мочевых путей, а также ослабленные различными заболеваниями и хирургическими вмешательствами. Инфекция передается контактным и пищевым путем через инфицированные продукты (мясо, рыба, творог, фруктово-овощные смеси), а также предметы ухода, медицинскую аппаратуру, инструменты. Заболевания протеозами регистрируются в течение всего года, преобладает спорадическая заболеваемость.
Выделяют 5 видов представителей рода Proteus: P. vulgaris, P. mirabilis, P. morganii, P. retgeri и P. inconstans (providencia). Бактерии каждого вида различаются по антигенной структуре, на основе которой разработана диагностическая схема, включающая определение числа О-групп и сероваров. P. mirabilis и P. vulgaris занимают ведущее положение среди протеев всех видов. Они хорошо растут на питательных средах Плоскирева, Вильсона-Блера и слабощелочном агаре с добавлением 0,3-0,4% раствора карболовой кислоты.
В тонкой кишке протеи вызывают развитие энтерита, энтероколита в зависимости от дозы и вирулентности штамма возбудителя и состояния макроорганизма. В ближайшие часы после инфицирования часть бактерий проникает в стенку кишки и гематогенным, а возможно и лимфогенным путем заносится в органы, где возбудитель сохраняется и, вероятно, размножается в течение нескольких дней. При наличии условий возникают вторичные очаги, которые при снижении резистентности организма могут обусловить локальные инфекционные процессы или вторичную бактериемию. Таким образом, при экзогенном заражении протеи способны не только вызвать кишечную инфекцию, но и сделать кишечник источником потенциальной эндогенной инфекции различной локализации.
Гнойно-воспалительные процессы на коже, в костной ткани, поражения мочевых путей, желудочно-кишечного тракта, мозговых оболочек, уха, придаточных пазух, легких и др. У детей в основном поражается желудочно-кишечный тракт. На втором месте по частоте находится инфекция мочевой системы.
При кишечной инфекции заражение происходит в результате контакта с больными диареей или при употреблении инфицированной протеем пищи. Инкубационный период колеблется от нескольких часов до 2 сут. Заболевание развивается остро, начинается с общеинфекционных симптомов и нарушения функции желудочно-кишечного тракта. В 1-й день болезни температура тела повышается до 37,5-38,5 °С и сохраняется 5-7 дней и дольше. Аппетит ухудшается (у некоторых больных - вплоть до анорексии). Наиболее часто возникают гастроэнтерит и энтерит, реже - гастроэнтероколит и энтероколит. Повторная рвота (3-5 раз в сутки) бывает первые 2-3 дня. Стул водянистый, желто-зеленого цвета, зловонный, с непереваренными комочками пищи, с непостоянной примесью слизи, от 5 до 10 раз в сутки. У каждого 3-го больного выражен метеоризм и отмечаются боли в животе. У половины больных увеличена печень и у трети - селезенка.
У детей 1-го года жизни развивается кишечный токсикоз с эксикозом I-II степени. Это проявляется потерей массы тела, сухостью кожи и слизистых оболочек, уменьшением эластичности кожных покровов и снижением тургора мягких тканей. Нарушения сердечно-сосудистой системы проявляются приглушением тонов сердца, относительной тахикардией, иногда - систолическим шумом. Патологические изменения легких могут проявляться токсической одышкой или развитием пневмонии. В разгар заболевания наблюдается олигурия с умеренным количеством белка в моче. В периферической крови у половины больных регистрируются лейкоцитоз, нейтрофилез, палочкоядерный сдвиг, СОЭ умеренно повышена.
Продолжительность кишечной инфекции - от 5 до 10 дней; дольше всех симптомов сохраняется дисфункция кишечника с вторичными нарушениями пищеварения (дисахаридазная недостаточность и др.). Морфологические изменения в кишечнике можно определить как острый серозный энтерит. Гистологически выявляют полнокровие, отек стенок кишок и поверхностные дефекты. В слизистой оболочке и подслизистом слое кишки обнаруживаются лимфогистиоцитарные инфильтраты. В остальных внутренних органах наблюдаются дистрофические процессы; может развиться пневмония. При затяжном энтероколите нередко возникают глубокие множественные язвы диаметром 0,2-0,5 см с приподнятыми краями, в отдельных случаях они располагаются в области единичных лимфатических фолликулов.
Поражение мочевых путей обычно наблюдается у детей с аномалией развития почек и органов мочевой системы. Частое поражение мочевых путей объясняется выработкой протеями фермента уреазы, способствующей нарушению целостности эпителия мочевых путей и внедрению возбудителя в эти ткани. Попав в мочевую систему, протеи закрепляются в паренхиме почек, вызывая развитие пиелонефрита.
Особенности заболеваний у новорожденных и детей 1-го года жизни
Вспышки протейной инфекции в отделениях для новорожденных нередки. Инфицирование происходит во влажных кювезах или через аппаратуру. Протейная инфекция у новорожденных может иметь разнообразную локализацию. Протейная диарея начинается бурно, с подъема температуры тела до 37,5-38 °С, рвоты и жидкого стула с зеленью и слизью. Отмечаются вздутие живота, болезненность, урчание по ходу кишечника. В течение первых 2-3 сут на фоне общеинфекционного токсикоза развивается дегидратация. Дети отказываются от груди, становятся вялыми, у них появляется токсическая одышка.
Возможна инфекция пупочной ранки - омфалит в сочетании с инфекцией пупочных сосудов в виде септического артериита и флебита, захватывающего пупочную и портальную вены.
Протейная инфекция у новорожденных может развиваться в виде острого гнойного менингита с септицемией. Заболевание начинается внезапно, с подъема температуры тела до 38 °С, беспокойства, нарушения ритма дыхания, появления цианоза. У детей резко ослабевает сосательный рефлекс, возникают спастические судороги в конечностях, гемипарезы; дети пронзительно кричат. В крови отмечается лейкоцитоз более 10 9 , в спинномозговой жидкости - плеоцитоз с преобладанием нейтрофилов (до 70-90%). Если ребенок выживает, то наблюдаются отставание в психомоторном развитии и судорожные припадки.
Проводят бактериологическое исследование испражнений, рвотных масс, мочи, крови, отделяемого из воспалительных очагов на коже. Кроме того, на присутствие бактерий исследуют пищевые продукты, воду, смывы с окружающих больного предметов, медицинской аппаратуры, лекарственные растворы. При повторном обнаружении у больного с кишечной дисфункцией более 105 колониеобразующих протейных клеток в 1 г испражнений можно диагностировать протейную инфекцию; 105 и более протейных бактериальных клеток в 1 мл мочи также свидетельствует о протейной этиологии патологического процесса в мочевых путях. Большое диагностическое значение придается данным серологических исследований. Антитела к аутоштамму протея начинают выявляться в РА с 5- 6-го дня болезни в титрах 1:200 и 1:400 с максимумом к 9-15-му дню от начала заболевания (1:400-1:1600). Применяют также РСК и РПГА.
Заболевания мочевых путей с протейной бактериурией сопровождаются появлением антипротейных антител в титрах от 1:160 до 1:640. При пиелонефритах и септических состояниях диагностическое значение придается титрам антипротейных антител 1:320 и выше.
Принципы терапии при кишечной инфекции протейной этиологии те же, что и при других бактериальных кишечных инфекциях. При легких формах назначают колипротейный бактериофаг. При тяжелых формах дают антибактериальные препараты (гентамицин, защищенные пенициллины, цефалоспорины III поколения). Для нормализации микрофлоры кишечника в периоде реконвалесценции рекомендуют бактерийные препараты.
Для больных с поражением мочевыводящих путей и почечной паренхимы важно восстановление нормального пассажа мочи. Показанием к назначению антибактериальной терапии в этих случаях служат бактериурия (более 10 5 микробных тел в 1 мл мочи) и признаки пиелонефрита. Уроштаммы протея устойчивы к пенициллину, эритромицину, полимиксину и сохраняют высокую чувствительность к препаратам налидиксовой кислоты. Для усиления эффективности противопротейных препаратов целесообразно их сочетание. В лечении больных с тяжелыми формами протейной инфекции применяют колипротейную плазму и антипротейную иммунную сыворотку.
Исход тяжелых генерализованных форм протейной инфекции у новорожденных недоношенных детей может оказаться неблагоприятным. Острые кишечные инфекции протейной этиологии заканчиваются, как правило, выздоровлением. Протейная инфекция мочевой системы бывает упорной, с рецидивами; в последние годы часто формируется вялотекущий пиелонефрит, трудно поддающийся лечению.
Профилактика
Специфической профилактики протеозов не разработано. Важное значение для предупреждения кишечной инфекции имеет соблюдение санитарно-гигиенических правил. Большие трудности представляет борьба с нозокомиальной протейной инфекцией, особенно в палатах для новорожденных и в урологических стационарах. Для снижения риска инфицирования протеем в указанных медицинских учреждениях необходимо наряду с применением дезинфекции и антисептических средств ограничивать до минимума инвазивные манипуляции.
Инфекция, вызванная бактерией Морганелла морганьи (Morganella Morganii)
Этиология и патогенез
Морганелла морганьи является грамотрицательной бактерией. Морганелла морганьи представитель нормальной флоры внутри кишечного тракта человека, млекопитающих и рептилий.
Хотя Морганелла morganii имеет широкое распространение, однако она является редкой причиной внебольничной инфекции и чаще всего встречается в послеоперационном периоде и при внутрибольничных инфекциях, вызывая инфекции мочевыводящих путей и др.
Морганелла была впервые описана британским бактериологом Х. де Р. Морган в 1906 году. Морган выделил бактерии из кала младенцев. Позже, в 1919 году, Уинслоу и др. назвали её бацилла Моргана, Bacillus morganii.
Морганелла morganii является оксидаз-отрицательным факультативным анаэробом. Этот организм движется с помощью перитрихиальных жгутиков, но некоторые штаммы не образуют жгутиков при температуре 30 °C.
Морганелла морганьи может производить фермент каталазу, поэтому способна преобразовать перекись водорода на воду и кислород. Это обычный фермент, который присутствует в большинстве живых организмов.
Клинические проявления
Морганелла morganii может служить причиной инфекций мочевыводящих путей, нозокомиальной хирургической раневой инфекции, перитонита, инфекции центральной нервной системы, эндофтальмита, воспаления легких, хориоамнионита, сепсиса новорожденных, некротический фасциита и артрита. Многочисленные случаи внутрибольничной инфекции были описаны, как правило, в качестве послеоперационных раневых инфекций или инфекций мочевыводящих путей. Пациенты, у которых развивалась бактериемия, как правило, были с ослабленным иммунитетом, сахарным диабетом, или имели хотя бы одно серьезное основное заболевание.
Лечение инфекций Морганелла morganii могут включать:
- цефалоспорины третьего поколения и четвертого поколения.
Некоторые штаммы М. morganii, устойчивы к пенициллину, ампициллину/сульбактаму, оксациллину, первому и второму поколению цефалоспоринов, макролидам, линкозамидам, фосфомицину, колистину и полимиксину В.
1. Pulaski, E. J.; Deitz, G. W. (1940). "Morgan's bacillus septicemia". Journal of the American Medical Association. 115 (11): 922.
2. Chen, Yu-Tin; Peng, Hwei-Ling; Shia, Wei-Chung; Hsu, Fang-Rong; Ken, Chuian-Fu; Tsao, Yu-Ming; Chen, Chang-Hua; Liu, Chun-Eng; Hsieh, Ming-Feng; Chen, Huang-Chi; Tang, Chuan-Yi; Ku, Tien-Hsiung (2012). "Whole-genome sequencing and identification of Morganella morganii KT pathogenicity-related genes" (PDF). BMC Genomics. 13 (Suppl 7): S4.
3. O'Hara CM, Brenner FW, Miller JM (13 October 2000). "Classification, identification, and clinical significance of Proteus, Providencia, and Morganella.". Clinical Microbiology Reviews. 4. 13 (4)
4. Herrara, Jose. "Morganella morganii". Truman State University Biology. Truman State University. Retrieved December 2012.
5. "Morganella morganii". University of Windsor. Retrieved 6 December 2012.
6. Cunha MD, Burke. "Proteae Infections". Merck Manual. Retrieved 8 December 2012.
7. Инфекционные болезни у детей: учебник. Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. 2013. - 688 с.: ил.
Добрый день.
3,5 месяца назад, в больнице мне сделали уретрографию. В больнице не лежал, приходил в отделение на анализ. Врач уверял шприц простерилизован. По результатам анализа все в норме. После этого анализа стал замечать(может и раньше было, но не проверял), что у меня появилась температура 37,1-2 и держится весь день. С утра температуры нет к обеду подымается. Сделал узи почек — норма, общий анализ крови и мочи — норма, ЗППП инфекций тоже нет, а в посеве из уретры нашли клибсиеллу. Чувствительную ко многим антибиотикам. В общем мазке лейкоциты были в норме, была сильная кокковая флора.
По совету врача пролечился 28дней AБ цифран-од 1000 раз в сутки. + свечи галавит. После завершения курса, примерно через 3 недели решил пересдать, тем более снова увидел, что есть температура 37.1
Сдал: общий анализ крови и мочи — норма. Кровь на стерильность, мочу на бак посев (2 раза сдал с разницей в неделю) — норма. Мазок из уретры показал бактерию но уже другую: morganella morganii обильно, резистентную ко всем 7 АБ на которые проверялось, кроме ципрофлоксацина. На мой вопрос, что в больнице катетеров я не ставил, в стационаре не лежал, а была 1 процедура, через 3 недели после, которой я делал бак посев и там этой бактерии не было, мне не ответили. Так же я спросил, что если ее просто не нашли тогда, но я уже пропил 28 дней ципрофлоксацина, единственный, которой судя по списку убивает morganella morganii, то ведь и она должна быть убита, ответа не получил.
Скажите пожалуйста: 1) это может быть после уретрографии или я уже сам ее как-то занес? Если после процедуры, то почему не была найдена в первом мазке и не была убита ципрофлоксацином, стоит ли мне снова его пить буквально через 3 недели после долгого курса? 2) стоит ли пересдать бак посев из уретры? 3) Посоветуйте, как от нее избавится полностью и можно ли, а то напугался, что она такая резистентная.

Добрый день!
Morganella Morganii инфекция, которая может жить норме в организме человека. Как правило, находится она в кишечнике. И только при снижении иммунитета или при медицинских процедурах она может поселяться в моче-половой системе. На данный момент после столь длительной антибиотикотерапии, естественно иммунитет у вас ухудшился. В таком случае, лучше всего, временно отказаться от приема антибиотиков (Учитывая нормальный анализ мочи), пропить иммуномодуляторы. Пить мочегонные травы. А через месяц сделать контроль посева из уретры. Затем делать выводы.
С ув.доктор
Добрый вечер. У жены в бакпосеве обнаружена Escherichia coli 10/6 KOR-4 с. р. У меня тоже эта инфекция может быть? Какой анализ нужно сдать?
.jpg)
В ближайших статьях мы постараемся осветить все оставшееся семейство, как, во-первых, одно из самых проблемных в плане развития резистентности к антимикробным препаратам, а во-вторых – как возбудителей, наиболее часто являющихся причиной внутрибольничных инфекций.
Автор: врач – клинический фармаколог Трубачева Е.С.
Morganella spp. и Proteus spp.
Особо выдающихся представителей семейства Enterobacteriaceae мы уже разбирали в отдельных статьях, а именно представительницу рода Esherichia – кишечную палочку E.coli, а также одну из представительниц клебсиелл – Klebsiella pneumonia. В ближайших статьях мы постараемся осветить все оставшееся семейство, как, во-первых, одно из самых проблемных в плане развития резистентности к антимикробным препаратам, а во-вторых – как возбудителей, наиболее часто являющихся причиной внутрибольничных инфекций.
Микробиологические аспекты
Основными клинически значимыми представителями родов семейства Enterobacteriaceae, вызывающими заболевания у человека, являются:
Естественно совсем уж экзотику мы рассматривать не станем, но по наиболее часто встречающимся представителям обязательно пробежимся.
Клинические аспекты
Почему данное семейство так актуально? Наверное, потому, что почти ни одна нозология не обходится без его представителей. В самом широком смысле семейство Enterobacteriaceae является причиной следующих заболеваний:
- со стороны нервной системы: менингит, энцефалит, множественный неврит;
- со стороны мочевыводящих путей –пиелит, пиелонефрит, цистит;
- со стороны желудочно-кишечного тракта – аппендицит, холецистит, панкреатит, которые со своей стороны могут осложниться перитонитом;
- пневмонии, в основном связанные с медицинскими вмешательствами;
- со стороны ЛОР-органов: отиты, назофарингиты;
- со стороны глаз – конъюнктивиты;
- сепсис, как исход всех вышеуказанных состояний, чаще всего уже носящий полимикробный характер.
Как мы видим, наши знакомые отметились практически везде. Но надо обязательно помнить, что выявление вышеуказанных представителей у здоровых людей из респираторного тракта, урогенитального и уж тем более желудочно-кишечного ни в коем случае не говорит о том, что человек чем-то болен, так как в большинстве своем эти микробы являются представителями нормальной микрофлоры, а не все люди умеют мыть руки, особенно летом.
Когда можно думать о наличии бактериальной патологии? Во-первых, когда имеется четкая клиника, во-вторых, когда микробы выделены из стерильных в норме сред, таких как кровь и ликвор, брюшная или плевральная полость, точнее, экссудат оттуда и, в-третьих, когда микроорганизмы выделены в клинически значимых концентрациях (тут в помощь будет ваша бак. лаборатория).
Стоит отметить еще один немаловажный момент – не все представители семейства Enterobacteriaceae умеют жить вне организма человека, и поэтому не размножаются во внешней среде, а потому обнаружение оных на пищевых продуктах и всевозможных поверхностях в лечебных учреждениях говорит о фекальном загрязнении, проще говоря, о неумении обрабатывать руки после посещения туалетной комнаты. Одним из таких микробов-детекторов является кишечная палочка, и стоит ее поймать даже не на руках персонала, а, например, на компьютерной мышке, как дальше можно уже ничего не искать, а начинать очередной этап избиения младенцев, пардон, обучения правилам асептики и антисептики, в частности, обработки рук.
Но давайте перейдем к частностям – и первым микроорганизмом, который будем сегодня рассматривать, станет:
Morganella spp.
Зверюшка названа так в честь своего первооткрывателя Гарри Р. Моргана.
Начнем традиционно с микробиологических аспектов
Семейство морганелл включает единственный вид M. morganii, включающий два подвида M. morganii и M. sibonii, которые различаются только ферментацией трегалозы.
Морганеллы являются представителями нормальной микрофлоры как человека, так и животных, а потому могут присутствовать в качестве сапрофитов в окружающей (внебольничной!) среде.
Морганеллы имеют довольно сложные отношения с антибактериальными препаратами и обладают природной резистентностью к:
- пенициллинам,
- цефалоспоринам 1 и 2 поколения,
- макролидам, .
Проявляют высокую чувствительность к:
- аминогликозидам, ,
- цефалоспоринам 3 и 4-го поколения,
- карбопенемам,
- фторхинолонам
Клинические аспекты
Как говорилось выше, морганеллы являются частью нормальной микрофлоры человека, крайне редко вызывая инфекционные заболевания. Чаще всего они являются возбудителями осложненных инфекций мочевыводящих путей.
Факторами риска развития инфекции являются:
- пожилой возраст,
- иммунодефициты любой этиологии,
- длительное лечение в стационаре,
- установленные мочевые катетеры.
В качестве механизмов резистентности морганеллы способны продуцировать бета-лактамазы, чем и объясняется их природная устойчивость к пенициллинам и цефалоспоринам 1-2 поколений. При нерациональном использовании антибиотиков они начинают вырабатывать бета-лактамазы расширенного спектра и факторы устойчивости к фторхинолонам, которыми довольно бодро делятся с соседями по семейству Enterobacteriaceae. Отдельно стоит отметить способность отдельных штаммов морганелл к резистентности к имипенему.
Какие заболевания вызывают чаще всего:
- инфекции мочевыводящих путей,
- сепсис, чаще всего уросепсис полимикробной этиологии,
- хирургические инфекции, связанные с оказанием медицинской помощи (они же нозокомиальные),
- редко, но вызывают септические артриты,
- крайне редко вызывают менингиты, эндофтальмиты, перикардиты,
- неонатальный сепсис и хориоамнионит.
Терапевтические аспекты
Антибактериальная терапия будет полностью зависеть от результата из микробиологической лаборатории. Повторимся еще раз, микроб изначально умеет вырабатывать бета-лактамазы, а потому в случае развития осложненных инфекции мочевыводящих путей, которые чаще всего уже не связанны с кишечной палочкой, препаратами выбора становятся карбопенемы (имипенем, если штамм к нему чувствителен, или меропенем), дозирование которых проводится с учетом клиренса креатинина. Длительность лечения должна быть не менее 7 дней. В качестве альтернативы можно использовать цефалоспорин 4-го поколения Цефипим каждые 8 часов или фторхинолоны.
Аминогликозиды, несмотря на чувствительность к оным, при лечении заболеваний мочевыводящих путей лучше не применять в виду их нефро- и отоксичности, и по этой же причине их невозможно будет использовать около трех месяцев после проведенной терапии, например, в лечении синегнойной инфекции. Цефалоспорины третьего поколения тоже применять не стоит, так как морганеллы довольно быстро обзаводятся бета-лактамазами расширенного спектра, которые, как мы помним, эту генерацию препаратов быстро инактивируют.
Proteus spp.
Микробиологические аспекты
Протей долгое время был практически родным отцом морганеллы, так как последняя рассматривалась как один из видов рода протей. Этот род примечателен тем, что занимает почетное второе место по выявляемости после кишечной палочки в семействе Enterobacteriaceae.
В данный момент представителями рода протей являются P. mirabilis, вызывающий порядка 90% инфекционных заболеваний, а также P. vulgaris и P. penneri.
Клинические аспекты
Протеи выступают возбудителями порядка 10% неосложненных инфекций мочевыводящих путей, с чем могут быть связаны неудачи в лечении последних с использованием аминопенициллинов.
Как и все клинически значимые возбудители семейства Enterobacteriaceae, протей является возбудителем нозокомиальных инфекций, таких как пневмония, вплоть до сепсиса. Кроме того выступает возбудителем интраабдоминальных, а также хирургических инфекций кожи и мягких тканей, сепсиса, связанного с медицинскими вмешательствами как последствий нозокомиальной пневмонии в результате недостаточной дезинфекции, например, бронхоскопов.
Таким образом, мы видим, что, как и в предыдущем случае, проще правильно помыть руки и обработать инструменты, чем лечить это все с учетом природной и приобретенной резистентности.
Терапевтические аспекты
Как и в случае с морганеллой, нам просто необходим результат микробиологического исследования с определением чувствительности по МПК возбудителя либо результаты микробиологического мониторинга, которые помогут предположить зверей в случае неудачи ранее проводимого лечения.
В случае ампициллин-чувствительного P.mirabilis именно ампициллин может выступать препаратом первой линии. Кроме того, возможно использование цефуроксима и фторхинолонов. Обязательным аспектом лечения является его длительность. В случае неосложненных инфекций мочевыводящих путей (цистита) – не менее 3 дней, пиелонефрита – 10-14 дней, осложненных инфекций – 10-21 день. Сепсис является состоянием, требующим индивидуального подхода, но лечим не менее 14 дней.
На этом на сегодня мы закончим, но повторим одну базовую и, чего уж, наиважнейшую истину: в лечении инфекций, связанных с любым представителем семейства Enterobacteriaceae, самым главным будет являться профилактика. А именно правильное и тщательное мытье рук. Обеспечим мытье рук, не будет большинства проблем с инфекциями, вызванными указанным семейством.
Морганелла могании Это грамотрицательная комменсальная палочка кишечного тракта человека, других млекопитающих и рептилий. Хотя эта бактерия широко распространена у разных видов, она редко вызывает заболевание у здоровых людей, однако является патогенным микроорганизмом..
Он может вызывать тяжелые инфекции, включая эндофтальмит (инфекция, поражающая земной шар), инфекции центральной нервной системы, стенокардию Людвига (инфекцию полости рта), бактериемию и инфекцию мочевыводящих путей..
Морганелла могании может развить устойчивость к антибиотикам, и хотя тяжелые инфекции с этой бактерией встречаются редко, они имеют высокую смертность без адекватного лечения.
Его выявление должно проводиться с помощью лабораторного анализа, поскольку симптомы заболеваний, которые он вызывает, можно спутать с симптомами других заболеваний или с симптомами других возбудителей..
- 1 Характеристики
- 2 Таксономическая и систематическая история
- 3 Жизненный цикл Морганеллы Моргании
- 4 Заболевания, которые могут вызвать
- 4.1 Диарея
- 4.2 Инфекции мочевыводящих путей
- 4.3 Сепсис и бактериемия
- 4.4 Другие болезни
- 5.1 Диарея
- 5.2 Инфекции мочевыводящих путей
- 5.3 Сепсис и бактериемия
- 6.1 Диарея
- 6.2 Инфекции мочевыводящих путей
- 6.3 Сепсис и бактериемия
черты
Морганелла могании представляет собой грамотрицательную бактерию, факультативную анаэробную и отрицательную оксидазу, с прямой формой стержня от 0,6 до 0,7 мкм в диаметре и от 1,0 до 1,8 мкм в длину.
Его колонии кажутся белесыми и непрозрачными при выращивании на чашках с агаром. Он жгутикуется при температуре ниже 30 ° C, однако при температуре выше этого он не может образовывать жгутик. Не образует рои.
Таксономическая и систематическая история
В этой работе Фултон продемонстрировал, что эти два вида действительно были одним и тем же видом, принимая специфический эпитет Протей Моргании, для того, чтобы быть первым, чтобы быть описанным.
Морган назвал бактерии "бацилла Моргана". Эта бацилла была позже переименована в Bacillus morganii Уинслоу и соавторы в 1919 году и как Протей Моргании Раусс в 1936 году.
На сегодняшний день жанр Morganella Он представлен двумя видами: Морганелла Моргания с двумя подвидами (Морганелла Моргании Моргании и Морганелла Моргании Сибонии) и Морганелла Психротолеранс.
Жизненный цикл Морганелла Моргания
Морганелла могании Его можно получить как в почве, так и в незагрязненных и сточных водах. Этот организм быстро колонизирует кишечный тракт многих видов в первые часы его жизни, где он живет как посетитель, не оказывая воздействия на здоровые организмы..
Однако бацилла может неконтролируемо развиваться и приобретать высокую патогенность, если она случайно проникает (открытые раны, удаление зубов, хирургические операции) в части тела, где ее обычно не обнаруживают, или если у хозяина ослаблен иммунитет..
Заболевания, которые могут вызвать
понос
Хотя Морганелла Моргания Он часто встречается в фекалиях здоровых организмов, его частота заметно выше в случаях диареи. Однако это также может быть вызвано другими патогенами, такими как вирусы, другие бактерии, такие как Кишечная палочка, некоторые продукты и лекарства.
Инфекции мочевыводящих путей
Морганелла Моргания был вовлечен в случаях инфекций мочевыводящих путей у людей, однако его участие в этом типе заболеваний ниже, чем у Proteus mirabilis, из-за его более низкой скорости роста в моче и неиндуцируемой природы ее уреазы.
Сепсис и бактериемия
Среди бактерий племени Proteeae, виды, принадлежащие к роду Протей они являются наиболее распространенными патогенами человека и вызывают различные внутрибольничные заболевания, включая инфекции мочевыводящих путей, сепсис и раневые инфекции.
Бактериемия из-за Морганелла Моргания, со своей стороны, они все еще относительно редки. Тем не менее, последние связаны с высокими показателями смертности, особенно в тех случаях, которые не получают адекватную терапию антибиотиками.
Другие болезни
Морганелла Моргания был указан как возбудитель пневмонии, эндофтальмита, эмпиемы (скопление гноя в полости тела), инфекций хирургических ран, сепсиса новорожденных, спонтанного бактериального перитонита, инфекций центральной нервной системы и стенокардии Людвига, среди других заболеваний.
Этот вид также был выделен от змей и кур, страдающих респираторными заболеваниями, травмами глаз от пятнистых тюленей и морских слонов, септицемией у аллигаторов и пневмонией у ягуаров и морских свинок..
Не ясно, если во всех этих случаях Морганелла Моргания был возбудителем болезней или оппортунистическим колонизатором ранее пораженных тканей.
![]()
Симптомы инфекции
понос
Симптомы диареи, вызванной Морганелла Моргани Они аналогичны тем, которые вызываются другими агентами, и включают испражнение в жидком стуле три или более раз в день, спазмы в животе и тошноту. Они также могут включать кровь в стуле, лихорадку, озноб и рвоту.
Инфекции мочевыводящих путей
Инфекции мочевыводящих путей могут протекать бессимптомно или проявляться, среди прочего, следующими симптомами: частая и скудная, облачная, красная, розовая или коричневая моча и сильный запах, острая и постоянная потребность в мочеиспускании, ощущение жжения при мочеиспускании, тазовая боль у женщин.
Сепсис и бактериемия
Бактериемия - это присутствие бактерий в кровотоке в результате инфекции, раны или медицинской процедуры. Это может быть бессимптомно или вызвать небольшую лихорадку, но это может быть осложнено при сепсисе.
Сепсис является опасным для жизни осложнением инфекции. Среди его симптомов: очень высокая температура тела (более 38,3 ° C) или низкая (менее 36 ° C), более 90 ударов сердца в минуту, более 20 вдохов в минуту.
При осложнении могут возникнуть озноб, сенсорные нарушения, гипотензия, боль в животе, тошнота, рвота или диарея..
лечение
понос
Предлагаемое лечение является общим для лечения диареи:
- Принимайте большое количество жидкости и регидратационных солей, чтобы избежать обезвоживания.
- Избегайте потребления молока.
- Не принимайте безрецептурные противодиарейные препараты.
- Отдых и отдых.
Инфекции мочевых путей
Для инфекций мочевыводящих путей, вызванных Морганелла Моргания, Лечение следует проводить с помощью пероральных хинолонов, таких как ципрофлоксацин. Также можно использовать цефалоспорины третьего поколения и триметоприм-сульфаметоксазол или карбапенемы..
Сепсис и бактериемия
Не существует 100% эффективного лечения, потому что бактерии могут развить устойчивость к лекарствам. Цефалоспорины третьего или четвертого поколения с аминогликозидами или без них были предложены для лечения инфекций Morganella и уменьшить возможное появление устойчивости к лечению.
Карбапенемические средства также использовались с добавлением других противомикробных препаратов или аминогликозидов в случаях бактериемии..
Для пациентов с аллергией на эти препараты рекомендуется использовать хинолоны, такие как ципрофлоксацин или высокие дозы триметоприм-сульфаметоксазола и аминогликозидов..
Читайте также: