Посев крови из сердца
Обновлено: 07.07.2024
Для данного исследования лаборатория принимает следующий биоматериал:
Подготовка к исследованию
- Услуга оказывается по записи (тел. 8 495 788 0001). При посещении офиса необходимо иметь при себе отрицательный результат ПЦР-теста на SARS-CoV-2 (COVID-19) сроком давности не более 72 часов.
- Услуга доступна для заказа только в Центральной медицинской клинике CMD Перово, ул. Новогиреевская и при заказе услуги выезд на дом.
Условия подготовки определяются лечащим врачом.
Взятие крови рекомендуется проводить в начале появления лихорадки, не на пике температуры, до начала антимикробной терапии или перед приемом очередной дозы препарата.
Метод исследования
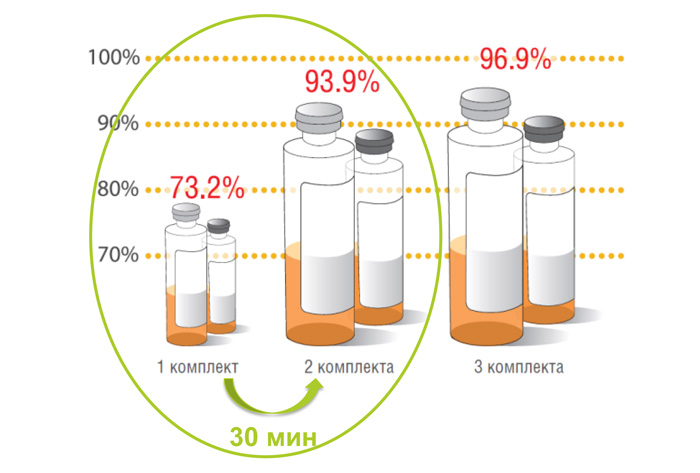
В норме кровь в организме человека стерильна. Исследование позволяет выявить микроорганизмы (бактерии, грибы) в крови в качественном формате. Проводится посев на выявление анаэробной, аэробной и факультативно-анаэробной микрофлоры. При выявлении возбудителей выполняется определение чувствительности микроорганизмов к антимикробным и антимикотическим препаратам. Вероятность обнаружения возбудителя в кровотоке повышается при двукратном взятии образцов из вен разных конечностей с интервалом в 30 мин.
Показания к назначению
- длительная лихорадка неясного происхождения;
- диагностика пневмонии;
- диагностика сепсиса/подбор адекватной антибактериальной терапии при сепсисе;
- остеомиелит;
- лихорадящие потребители инъекционных форм наркотиков;
- инфекционный эндокардит;
- менингит;
- генерализованная пиодермия;
- дифференциальная диагностика инфекционных заболеваний у лихорадящих больных (лептоспироз, малярия, туляремия, бруцеллез, брюшной и возвратный тиф, паратифы, сальмонеллез, клещевые лихорадки и др.);
- наличие искусственных клапанов сердца;
- длительная катетеризация вен.
В результате проведенного бактериологического исследования выдаются все виды выявленных микроорганизмов в качественном формате, определение чувствительности к антимикробным и противогрибковым препаратам (при выявлении возбудителя) и заключение.
Интерпретация проводится врачом с учетом клинических проявлений.
Внимание! Количество и перечень антимикробных препаратов и/или бактериофагов при определении чувствительности зависит от выделенного патогенного или условно-патогенного микроорганизма. Определение чувствительности к антимикробным препаратам и/или бактериофагам не проводится для нормальной, транзиторной и условно-патогенной флоры, выявленной в титрах, которые не имеют диагностического значения.
При изучении свойств патогенных микробов в ряде случаев производят определение их вирулентности. Это необходимо для идентификации микробов, выделенных от больных, носителей и из внешней среды, характеристики силы вакцины, выявление напряженности иммунитета у животных и т.д.
Вирулентность микробов выражается МLD – минимальной смертельной дозой, то есть минимальным количеством микробов, вызывающих гибель животного определенного вида, и LD50 – дозой, вызывающей гибель 50 % зараженных животных.
В первый ряд пробирок наливают пипеткой 1,8 мл физиологического раствора.
Затем в первую пробирку вносят 0,2 мл из основного разведения культуры микроба, получая разведение 500 млн. микробных тел.
Далее делают разведение 250, 125, 62,5 млн/мл и т.д., каждое разведение готовят отдельной стерильной пипеткой.
За животными наблюдают в течение 10 дней, отмечая погибших животных. Минимальное количество микробов, вызвавшее гибель белой мыши, принимается за МLD.
Определение LD50. В настоящее время этот метод определения вирулентности микробов более достоверный и менее зависит от индивидуальной чувствительности животного.
Из культуры бактерий или вирусов делают десятикратные разведения. Каждое разведение вводят нескольким животным.
Очень трудно подобрать такое разведение, которое вызывало бы гибель 50 % животных, поэтому в настоящее время применяется метод статистического учета и исчисления LD50, предложенный Л. Ридом и X. Менчем. При исследовании материала, разведенного от 10 -1 до 10 -8 , потребуется 8 групп животных. После прекращения наблюдения отмечают количество погибших животных в каждой группе и определяют LD50 при помощи специальных таблиц.
Проведение дермонекротической пробы.
Она применяется для выявления некротоксина, содержащегося в фильтрате бульонной культуры.
Для этого у кролика белой масти на боковой поверхности выбривают участок кожи и дезинфицируют, внутрикожно вводят 0,2 мл исследуемого материала. При положительной пробе вначале отмечают гиперемию, затем отек и в последнюю очередь некроз (обычно через 2 – 3 дня).
13.3. Бактериологическое исследование трупа
Основной целью бактериологического исследования трупа является обнаружение микроба, вызвавшего гибель животного, выделение его в чистой культуре и определение места локализации возбудителя.
При вскрытии трупа животного необходимо соблюдать ряд условий.
1. Вскрытие следует производить как можно быстрее после гибели животного, так как кишечная флора быстро проникает в ткани, кровь, органы. При комнатной температуре это происходит через 10-18 часов, а при температуре холодильника – через 20-22 часа. Труп до вскрытия сохраняют на холоде.
2. Вскрытие трупа, взятие материала для исследования производят с соблюдением правил асептики. Инструменты используют только стерильные и меняют при вскрытии каждой полости или каждого органа.
3. Необходимо исключить возможность заражения работающих и загрязнение окружающих предметов. Перед вскрытием трупы мелких животных погружают в дезинфицирующий раствор, у более крупных животных шерсть увлажняют этим раствором. Вскрывают трупы на хорошо выстроганной окрашенной доске, помещенной в металлическую ванночку или кювету с дезинфицирующим раствором. После окончания вскрытия труп уничтожают.
4. Все данные вскрытия обязательно протоколируют. Записи должны быть подробными и четкими. В протоколе отмечают дату заражения и описание материала, которым производили заражение.
Порядок вскрытия. Труп кладут спиной на доску, растягивают в стороны лапы и фиксируют препаровальными иглами или острыми гвоздями (рис. 39). До фиксирования производят осмотр трупа. Отмечают изменение наружных покровов, выпадение шерсти и изменение цвета кожи (при злокачественном отеке и т.п.).
Перед вскрытием инструменты переносят из стерилизатора в банку со спиртом и ватой на дне, перед употреблением их обжигают в пламени.
Вскрытие наружных покровов. Вскрытие начинают с продольного разреза кожи от нижней челюсти до лобка. Отсепарируют ее по сторонам, делают надрезы по направлению к конечностям и откидывают в стороны лоскутки кожи, обнажая всю переднюю поверхность. Отмечают состояние подкожной клетчатки и лимфатических узлов. Если последние изменены, делают посевы на питательные среды и препараты-отпечатки (методом разреза прикасаются к предметному стеклу). Использованные инструменты погружают в дезинфицирующий раствор.
Вскрытие грудной полости. Обжигают спиртом вскрытую поверхность (протирают спиртом и поджигают его). Пинцетом захватывают мечевидный отросток, делают поперечный разрез под ним и два продольных, перерезая ребра в местах их соединения с хрящами. Лоскут в виде треугольника (основание у диафрагмы, а вершина у ключиц) откидывают вверх и изучают органы грудной клетки, отмечают наличие экссудата, производят посев крови и делают препараты-отпечатки из ткани легких. Кровь из сердца берут пастеровской пипеткой. Предварительно разрезают сердечную сорочку и прижигают поверхность мышцы сердца, прикладывая раскаленный скальпель.
Капилляр пипетки вводят в область желудочка или предсердия через прижженное место, кровь сама поступает в капилляр, после чего пипетку извлекают, кровь сеют на питательные среды, а из остатка делают мазки.
Вскрытие брюшной полости. Осторожно, чтобы не захватить петлю кишки, приподнимают пинцетом брюшную стенку, делают ножницами разрез диафрагмы до лобка и два поперечных. Отвернув мышечные лоскуты, исследуют органы брюшной полости, обращая внимание на величину, цвет и консистенцию селезенки, печени, надпочечников. Обязательно производят посевы из тканей селезенки, печени, мезентериальных лимфатических узлов и экссудата. Материал для посева берут петлей. Поверхность органа прижигают раскаленным скальпелем и производят разрез в этом участке; петлей делают соскоб в месте разреза и сеют на питательные среды. Для приготовления мазков вырезают небольшой кусочек ткани, берут его пинцетом и прикасаются к поверхности предметного стекла местом среза (препарат-отпечаток) или распределяют тонким слоем.

Рис. 39. Вскрытие трупа белой мыши
Труп животного после вскрытия сжигают, автоклавируют или кипятят в течение одного-двух часов в карболовом растворе. Все инструменты стерилизуют в автоклаве под давлением или кипячением в стерилизаторе.
Задания для самостоятельной работы
1. Заразить лабораторных животных (белые мыши, морские свинки, кролики) различными способами: подкожно, внутримышечно, внутрибрюшинно, внутривенно. В качестве материала для введения использовать стерильный физиологический раствор.
2. Вскрыть труп белой мыши, погибшей от заражения вакцинным штаммом возбудителя сибирской язвы (II вакцина Ценковского)
3. Приготовить мазки-отпечатки из органов, окраска по Граму на капсулу, провести микроскопию. Посев из внутренних органов на МПА и МПБ.
4. Занести в бланк-экспертизу данные по заражению, вскрытию и исследованию трупа животного.
Вопросы для самоподготовки и контроля знаний
1. С какой целью проводят заражение лабораторных животных?
2. Какие виды лабораторных животных используют для экспериментального заражения?
3. Какие методы используют для заражения животных?
4. В каких условных единицах измеряют вирулентность микроорганизмов?
5. Раскрыть сущность метода бактериологического исследования трупа животного.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Эндокардит, воспалительное заболевание внутренней оболочки сердца, может быть одним из проявлений ревматизма, а может быть и самостоятельным заболеванием инфекционной природы. Сейчас мы рассмотрим причины и главные симптомы инфекционного эндокардита (ИЭ), а так же методы его диагностики и лечения.
Этиология и пути заражения
Возбудителями эндокардита являются чаще всего такие микроорганизмы как стрептококки, стафилококки, энтерококки, однако причиной заболевания могут быть и представители нормальной микрофлоры ротоглотки, верхних дыхательных путей, а также грибы. Инфекция может попасть в организм, например, при хирургических вмешательствах (при протезировании клапанов, катетеризации крупных сосудов и даже при экстракции зуба). Довольно высока вероятность ИЭ у пациентов с ослабленным иммунитетом и наличием очагов хронической инфекции (хронический тонзиллит, фурункулы). Эндокардит формируется зачастую на фоне уже существующей сердечной патологии, поэтому группу риска представляют также больные с врожденными и приобретенными пороками сердца.
Из входных ворот инфекции возбудитель попадает с током крови в полость сердца, оседает на створках клапанов и образует вегетации (разрастания). Поверхность клапанов при этом изъязвляется и деформируется. Чаще всего повреждаются аортальный и митральный клапаны, реже – трехстворчатый и легочный. Здесь же оседают тромбоциты и нити фибрина, ответственные за формирование тромбов. Как только створки клапана деформируются настолько, что не могут полностью смыкаться, формируется клапанный порок, что, в свою очередь, может привести к сердечной недостаточности.
Микробные вегетации представляют также большую опасность еще и потому, что их элементы могут отрываться от эндокарда и с током крови распространяться по всему организму, заражая при этом другие органы и ткани и приводя к закупорке (эмболии) крупных сосудов. Именно поэтому при эндокардите нарушается кровоснабжение почек, селезенки, легких, головного мозга, а также самого сердца.
Течение заболевания может острым и подострым. Причиной острого ИЭ чаще всего являются ß-гемолитический стрептококк, золотистый стафилококк, пневмококк. Подострый ИЭ протекает легче, встречается при иммунодефицитных состояних и вызывается, например, зеленящим стрептококком, представителями нормальной микрофлоры дыхательных путей, ротоглотки.
Симптомы
Диагностика
Обследование при подозрении на ИЭ включает в себя подробный осмотр больного и особенно тщательную аускультацию сердца, различные анализы крови, ЭКГ, ультразвуковое исследование сердца (эхокардиография). В общем анализе крови выявляются типичные признаки воспаления (увеличение СОЭ, лейкоцитоз). Необходимо также дважды провести посев венозной крови с целью выявления конкретного возбудителя (для этого необходимо две пробы крови). Отрицательный результат посева крови, тем не менее, не исключает диагноз ИЭ. Решающую роль в диагностике играет эхокардиография (через переднюю грудную стенку или чреспищеводная), с помощью которой можно достоверно установить наличие микробных вегетаций, степень поражения клапанов и нарушения насосной функции сердца.
Что может сделать врач
Если диагноз ИЭ подтвержден, врач назначит антибактериальную терапию с учетом результатов посева крови. Как правило, используют антибиотики широкого спектра действия (пенициллины, цефалоспорины) в сравнительно больших дозах. Если возбудителем заболевания являются агресcивные бактерии, например, стафилококк, дополнительно назначают еще один антибиотик узкого спектра (ванкомицин, аминогликозиды). Грибковые эндокардиты крайне тяжело поддаются лечению. В редких случаях (при неэффективности антибиотикотерапии, необратимом поражении клапанов сердца, развитии тяжелой сердечной недостаточности) необходимо хирургическое иссечение микробных вегетаций.
Пациенты из группы риска обязательно получают профилактику антибиотиками после любой инвазивной процедуры или операции (тонзилэктомия, аденэктомия, удаление зуба, любые эндоскопические манипуляции, аборт, катетеризация мочевого пузыря и др.).
Что можете сделать Вы
Чтобы препятствовать развитию ИЭ, нужно стараться избегать чрезмерных физических и психических нагрузок, укреплять иммунитет. Важно помнить, что любой очаг хронической инфекции является потенциальной причиной эндокардита. Поэтому не следует затягивать с лечением даже самых банальных инфекций, таких как хронический тонзиллит, синусит или зубной кариес. Это особенно важно для пациентов с уже существующими пороками сердца.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
— Владислав Александрович, расскажите, бакпосев – что это за анализ? Когда его назначают и для чего он нужен?
— Бактериологический посев представляет собой исследование биологического материала, помещённого в особую питательную среду, подходящую для роста бактерий. Данный анализ назначается при подозрении на бактериальную инфекцию и в целях профилактики. Он помогает очень точно выявить типы бактерий (возбудителей многих инфекций), и, кроме того, определить их чувствительность к антибиотикам. Это немаловажно с точки зрения назначения правильного и действенного лечения.
Анализ на бакпосев применяется в гинекологии, урологии, онкологии, хирургии. Его также используют дерматологи, гастроэнтерологи, оториноларингологи и другие специалисты.
— Какой материал может использоваться для бакпосева?
— Это может быть любая биологическая жидкость и выделения, патологическое отделяемое и т. п., а также ткань практически с любого участка человеческого организма. Например:
- слизистая из горла и носа;
- слизистая глаз;
- мазок из уретры;
- мазок из цервикального канала;
- содержимое уха;
- суставная жидкость;
- плевральная жидкость;
- секрет простаты;
- желчь;
- кал;
- моча;
- гной;
- кровь;
- грудное молоко;
- содержимое кист, воспалительных очагов, отделяемое раны и др.
— Что показывает анализ на бакпосев?
— Как я уже говорил, бакпосев – максимально точный способ распознавания инфекций, вызываемых болезнетворными бактериями и грибками. Его цель – установить, какие микроорганизмы находятся в исследуемом материале. При проведении анализа можно обнаружить, например, кишечную палочку, трихомонады, хламидии, стафилококк, стрептококк, пневмококк, сальмонеллы, различные грибки и проч.
— Как правильно сдавать анализ на бакпосев? Нужна ли какая-то особая подготовка? И если да, какие есть особенности, отличия в подготовке в зависимости от того, какой материал сдаётся для исследования?
— Для получения достоверного результата по согласованию с лечащим врачом за 7 дней до взятия материала прекращают приём антибиотиков или антибактериальных препаратов. Если проводится местное лечение, также прекращают медикаментозную обработку очага поражения.
Перед сдачей некоторых анализов необходимо соблюдать определённые инструкции. Если ими пренебрегать, это может привести к получению сомнительных данных, и анализ придётся проводить повторно. В зависимости от того, какой биологический материал берётся для анализа, лечащий врач, назначая исследование, расскажет пациенту, как к нему подготовиться.
Возьмём, к примеру, анализ на бакпосев мочи. Как его правильно сдавать? Забор мочи нужно производить в специально предназначенную для этого стерильную одноразовую ёмкость, которую можно приобрести в любой аптеке. Нельзя сдавать мочу в нестерильные, бывшие ранее в употреблении ёмкости. Наиболее достоверно исследование средней утренней порции мочи – после ночного сна и до завтрака.
Мазок на бакпосев из цервикального канала также нужно сдавать, соблюдая конкретные правила. За несколько дней до назначенной процедуры нельзя применять вагинальные свечи, контрацептивные средства, спринцевания. Необходимо также воздержаться от сексуальных контактов за сутки до исследования. Анализ нужно сдавать приблизительно через 7 дней после прекращения менструации.
— Сколько дней нужно для получения результатов анализа?
— От 5 до 13 рабочих дней, в зависимости от того, на какой микроорганизм был взят материал для исследования.
— Как прочитать полученный результат бакпосева?
— По итогам исследования лаборатория выдаёт заключение. В нём указывается, какие микроорганизмы были обнаружены, их численность, а также чувствительность каждого из них к медикаментам. В любом случае, точно прочитать полученный результат и сделать по нему назначение может только специалист.
— Помимо бакпосева есть и другие методы, которые позволяют обнаруживать микроорганизмы – например ПЦР. Не могут ли они полностью заменить бакпосев?
Хотите узнать больше о лабораторных анализах? Читайте статьи в нашей рубрике
Беседовала Марина Воловик
Редакция рекомендует:
Для справки
Чередниченко Владислав Александрович
Другие статьи по теме
Что такое С-реактивный белок? О чём может рассказать врачу результат анализа на. Анализ на С-реактивный белок: для чего он нужен?
Несмотря на множество теорий развития злокачественных опухолей специалисты и сегодня нередко затрудняются. BRCA1 и BRCA2: что делать, если обнаружена мутация в этих генах?
Читайте также:

