Посев на дисбактериоз из полости рта
Обновлено: 07.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диcбактериоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Дисбактериоз, или дисбиоз – это качественное и количественное изменение микрофлоры в организме. Для него характерно увеличение или резкое уменьшение бактерий, снижение их разнообразия. Дисбактериоз может возникнуть на любом участке, где присутствуют бактерии, включая кожу, влагалище, ротовую полость и т.д.
Микрофлора играет важную роль в поддержании работы иммунной системы, но существует и обратная связь – при серьезном снижении иммунитета возникает дисбактериоз.
Причины появления дисбактериоза
В кишечнике человека присутствует от 70 до 80% клеток иммунной системы. Поэтому любая нестабильность кишечной микрофлоры может нарушить естественные защитные механизмы организма, настроенные против болезней и недомоганий.
Дисбактериоз кишечника связан не только с кишечными расстройствами, но и с множеством других состояний, на первый взгляд не относящихся к пищеварению, – кожными проблемами (акне, экзема), неврологическими расстройствами и т.д.
Среди причин развития дисбактериоза отмечают:
- Увеличение числа болезнетворных бактерий и дрожжевых грибов (например, кандида) и недостаток полезных микроорганизмов.
- Проникновение микроорганизмов, в норме находящихся в толстом отделе кишечника, в тонкий кишечник. Это происходит при хронических заболеваниях, характеризующихся поражением слизистой оболочки желудочно-кишечного тракта (болезнь Крона или неспецифический язвенный колит).
- К другим факторам врачи относят генетическую предрасположенность, несбалансированное питание с низким содержанием клетчатки, но с высоким содержанием сахара и обработанных продуктов, физический и психологический стресс, чрезмерное потребление алкоголя, частое применение антибактериальных препаратов и средств от изжоги, плохую гигиену полости рта.
- Дисбактериоз у практически здоровых лиц:
- возрастной дисбактериоз – изменения микрофлоры у людей пожилого возраста;
- сезонный дисбактериоз – изменения микрофлоры в холодное время года;
- нутритивный дисбактериоз – связанный с несбалансированным питанием;
- профессиональный дисбактериоз – при различных профессиональных вредностях.
- Дисбактериоз, сопровождающий различные заболевания органов пищеварения (желудка, поджелудочной железы, печени и желчевыводящих путей, кишечника, при синдроме мальабсорбции (нарушенном всасывании питательных веществ)).
- Дисбактериоз при других заболеваниях:
- инфекционных,
- иммунодефицитных,
- при гипо- и авитаминозах (уменьшенном поступлении в организм или плохой усвояемости необходимых витаминов),
- при интоксикациях и воздействии на организм человека радионуклидов (радиоактивных изотопов, которые можно встретить в местах с повышенным радиационным фоном, в ограниченном количестве и под строгим контролем они используются для диагностики и лечения некоторых заболеваний).
- Лекарственный дисбактериоз. Возникает вследствие приема антибиотиков, иммунодепрессантов, антацидов, антисекреторных, слабительных средств, химиотерапии и других лекарственных препаратов.
- Стрессорный дисбактериоз. Возникает как результат длительного эмоционального или физического стресса.
- Бессимптомная форма дисбактериоза.
- Локальная, или местная форма дисбактериоза. Наблюдается при развитии локального воспалительного процесса в кишечнике (у больного появляются симптомы колита или энтерита – воспалительных заболеваний толстого или тонкого кишечника).
- Распространенная форма дисбактериоза. Проявляется выраженными нарушениями пищеварения.
- 1-я степень тяжести;
- 2-я степень тяжести;
- 3-я степень тяжести;
- 4-я степень тяжести.
- 1 стадия — дисбиотический сдвиг (компенсированный дисбактериоз). Характеризуется увеличением количества одного вида или нескольких видов патогенных микроорганизмов в полости рта. На этом этапе какие-либо проявления отсутствуют;
- 2 стадия — субкомпенсированный дисбактериоз. Лактобактерий становится меньше, появляются едва заметные проявления;
- 3 стадия. Необходимые организму лактобактерии замещаются патогенными микроорганизмами;
- 4 стадия. Дрожжеподобные грибки начинают активно размножаться в неестественной для них нише.
- неприятный запах изо рта (галитоз);
- металлический привкус, жжение во рту;
- развитие кандидоза, или молочницы — белый налет на языке и слизистой щек;
- воспаление слизистых и десен;
- отечность, покраснение и болезненность языка;
- характерно появление так называемых заед в уголках рта.
- нарушается колонизационная резистентность (местный иммунитет) слизистой оболочки — дрожжеподобные грибы легко сцепляются с поверхностью эпителия, где имеются оптимальные условия для размножения;
- значительно изменяется бактериальный антагонизм нормальной микрофлоры — в норме микробы-антагонисты не дают активно размножаться патогенным грибам, но при дисбиозе первые уничтожаются, что провоцирует бурное размножение грибов Candida;
- у больных обнаруживается существенный сдвиг местных защитных факторов — ослабленная защита не справляется со своей функцией, поэтому объем патогенной микрофлоры беспрепятственно увеличивается.
- длительный и бесконтрольный прием антибиотиков;
- использование для полоскания рта антибактериальных и антисептических средств. Длительное применение бактерицидных ополаскивателей, антимикробных зубных паст, местных антисептиков вроде хлоргексидина приводит к уничтожению не только вредных, но и полезных бактерий в полости рта. При этом повышается устойчивость патогенной флоры к антибиотикам;
- инфекционные и воспалительные заболевания, интоксикация и ослабление макроорганизма на их фоне;
- гиповитаминоз — недостаток витаминов.
- эубиотики — нужны, чтобы повысить количество полезных бактерий во рту;
- иммуномодуляторы — повышают местный иммунитет и предотвращают рост патогенных микроорганизмов;
- противомикробные и противогрибковые средства.
- применение антибиотиков только по назначению врача рекомендованным курсом;
- использование для ежедневной гигиены полости рта ополаскивателей без спирта и антисептиков, например, АСЕПТА Parodontal Fresh с растительными экстрактами и микроэлементами;
- отказ от курения: желательно исключить курение совсем;
- укрепление местного иммунитета: своевременная санация полости рта, соблюдение гигиены ротовой полости. Также нужно укреплять и общий иммунитет.
- Не проводить туалет полости рта в день взятия биоматериала на исследование.
- Оценка состояния микрофлоры полости рта (при подготовке к протезированию, имплантации, хирургическим методам лечения пародонтита, операции синус-лифтинга).
- Заболевания пищеварительного тракта.
- Подбор терапии и оценка эффективности проводимого лечения.
- особенностями питания человека;
- приемом антибактериальных препаратов;
- физическими нагрузками;
- эмоциональным стрессом;
- иммунодефицитными состояниями;
- воспалительными процессами.
- За несколько дней до анализа не принимать противовоспалительные средства, антисептики, антибиотики.
- За 3 часа до сдачи слюны не употреблять пищу и напитки, а также исключить курение и жевательную резинку. Запрещается чистить зубы и полоскать полость рта.
- при кровоточивости десен;
- повреждениях слизистой оболочки рта;
- приеме некоторых лекарственных препаратов (противовоспалительных средств, антибиотиков, антисептиков).
- масляную;
- пропионовую;
- уксусную.
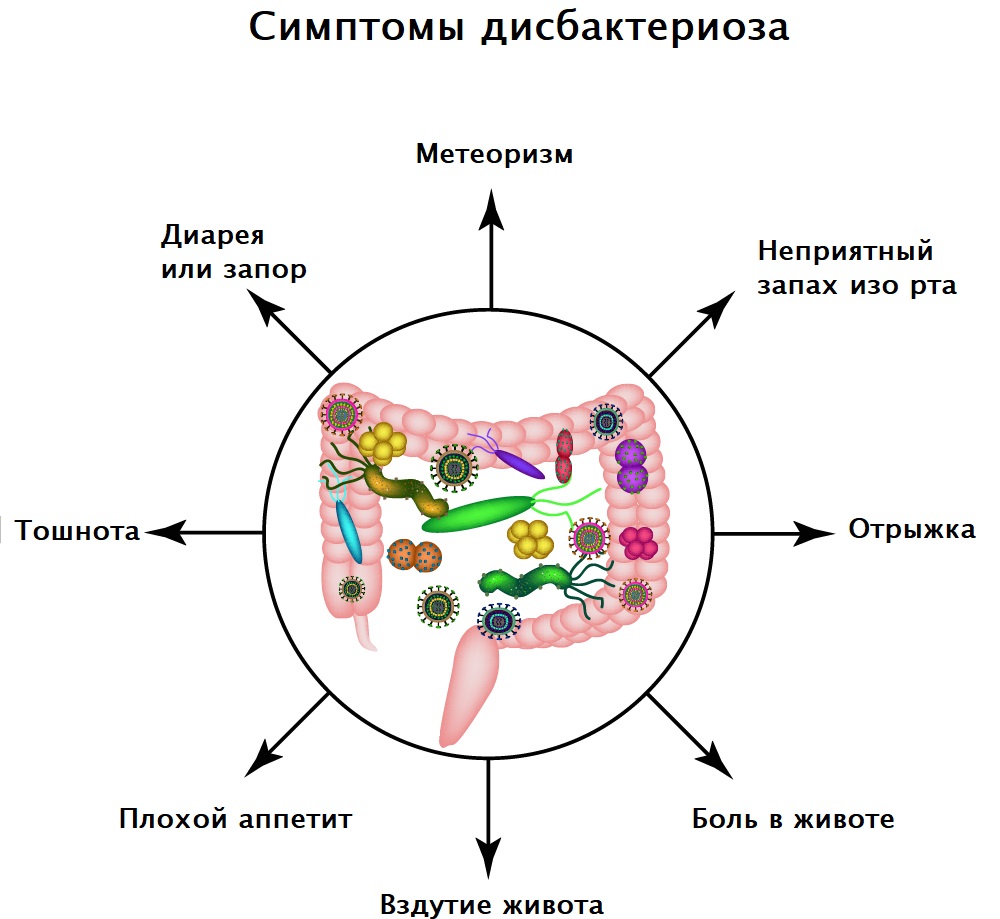
Симптомы дисбактериоза зависят от формы и степени тяжести течения заболевания. Пациенты могут предъявлять жалобы на расстройство желудка, тошноту, диарею или запор, повышенное газообразование и вздутие живота, снижение аппетита, необъяснимую усталость и проблемы с концентрацией внимания, неприятный запах изо рта, высыпания на коже.
Диагностика заболевания
При постановке диагноза врач обращает внимание на жалобы, симптомы заболевания и результаты осмотра. Но для оценки степени тяжести дисбактериоза обычно требуются лабораторные и инструментальные обследования.
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.

В полости рта живут более 300 разновидностей микроорганизмов (стрептококки, лактобактерии, грибы роды Candida, стафилококки и др.), которые составляют его микрофлору, или микробиоту. Постоянная влажность, оптимальные значения температуры и рН среды, наличие пищевых остатков — все это создает благоприятные условия для размножения различных видов микробов.
Качественный и количественный состав микрофлоры обычно мало изменяется на протяжении жизни человека, но при определенных факторах это возможно. В этом случае говорят о дисбалансе микрофлоры, то есть о дисбактериозе, когда доля нормальной микрофлоры уменьшается, а рост патогенных микроорганизмов увеличивается.
Этапы развития дисбактериоза в полости рта
Некоторые исследователи проблематики выделяют несколько стадий формирования дисбиоза ротовой полости:
На 3 и 4 стадиях (декомпенсированный дисбактериоз) возможно возникновение воспалительных элементов, язв, чрезмерного ороговения эпителия ротовой полости.
Все это может привести к развитию стоматита, пародонтита, пародонтоза. Может произойти инфекционное поражение носоглотки.
Симптомы дисбиоза ротовой полости
Патология нормальной микрофлоры во рту таит в себе опасность возникновения эндогенных инфекций.
Перечисленные проявления обусловлены следующими изменениями:
Причины формирования дисбиоза ротовой полости
Причины, которые приводят к нарушениям микробиоценоза во рту, в большинстве те же самые, что и при дисбактериозе других участков ЖКТ. К ним можно отнести:
Часто причиной возникновения дисбиоза во рту является неправильная или недостаточная гигиена ротовой полости. Фактором, провоцирующим нарушение микрофлоры полости рта, является курение.
Влияние состояния микрофлоры полости рта на другие органы и системы
Связь общего состояния организма со здоровьем зубов известна. Так, у тех пациентов, у кого отмечены болезни ротовой полости, чаще возникают сердечно-сосудистые заболевания. Клинические исследования подтверждают присутствие бактериальной микрофлоры полости рта в крови и атеросклеротических бляшках. Пародонтопатогенная микрофлора — основной источник локального и системного хронического воспалительного процесса. Выступает в качестве фактора риска развития ишемической болезни сердца.
Кроме того, ученые обнаружили связь между бактериями, живущими во рту, и возникновением мигрени.
Еще одно опасное последствие нарушения микрофлоры полости рта — усугубление протекания рака кишечника и пищевода. Одно исследование показало, что бактерии, живущие в ротовой полости, могут провоцировать развитие злокачественных опухолей толстого кишечника.
Диагностика и лечение дисбактериоза полости рта
Синдром дисбактериоза ротовой полости в начальных стадиях развития выявляется при лабораторных исследованиях. Для диагностики дисбактериоза полости рта применяют микробиологическое исследование мазка со слизистой полости рта или слюны. При диагностировании определяют количество условно-патогенных микроорганизмов в исследуемом материале.
Важно: необходимо точно установить первопричину недуга, в чем поможет комплексное обследование организма, и лечить первичное заболевание.
При патологиях органов ЖКТ, влияющих на состояние ротовой полости, сначала проводят их лечение.
При нарушении баланса микрофлоры полости рта лечение в основном используется в виде санации и приема препаратов для нормализации микрофлоры во рту. Однако все лекарства, которые используются для лечения дисбактериоза полости рта, рассматриваются как лекарства с недоказанной эффективностью. В качестве терапии при таком состоянии используют:
Профилактика дисбиоза во рту
Профилактика дисбактериоза полости рта включает следующие меры:
Главный совет по нормализации микрофлоры полости рта: не кормите плохую микробиоту и не уничтожайте хорошую.

Подведем итоги: мы дали определение дисбактериоза полости рта, под которым понимают нарушение соотношения между нормальной и патогенной микрофлорой в сторону увеличения последней. Обозначили, что данное состояние не является самостоятельным заболеванием, а только комплексом симптомов. Назвали стадии формирования дисбиоза ротовой полости, симптомы и причины нарушений в микрофлоре полости рта. Также из этой статьи вы узнали, как лечить дисбактериоз полости рта и как не допустить его возникновения.
Мнение специалистов
Средства Асепта отличаются доказанной эффективностью. Например, многократно проведенные клинические исследования доказали, что двухкомпонентный ополаскиватель для полости рта АСЕПТА АКТИВ более эффективно борется причинами воспаления и кровоточивости по сравнению с однокомпонентными ополаскивателями – на 41% эффективнее снижает воспаление и на 43% снижает кровоточивость дёсен.
Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский)
Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова
Микробиологическое исследование, направленное на выделение возбудителя и - при его выявлении - на определение его чувствительности к антибиотикам для подбора оптимальной терапии пародонтита. При выявлении патогенных и/или условно-патогенных микроорганизмов будет определена их чувствительность к антимикробным препаратам (антибиотикам и бактериофагам). При обнаружении микроорганизмов, составляющих нормальную микрофлору, чувствительность к антибиотикам и бактериофагам не определяется, т.к. не имеет диагностического значения.
Синонимы русские
Посев на факультативно-анаэробную бактериальную флору; микрофлора при заболеваниях тканей пародонта; посев на анаэробы; посев на анаэробные бактерии; анаэробные бактерии, посев, отделяемое десневого кармана.
Метод исследования
Какой биоматериал можно использовать для исследования?
Мазок из десневого кармана.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Десневым, или зубодесневым, карманом является углубление между десной и зубом. Если данное углубление патологически увеличивается, то речь идет о возникновении пародонтального кармана. В процессе развития пародонтита происходит воспаление десны вследствие воздействия бактериальных агентов. Изменения, связанные с возникновением патологического зубодесневого кармана, связаны с изменением микробного состава зубного налета. В норме в тканях десны содержится незначительное количество бактерий: палочки и кокки. При воспалении увеличивается количество подвижных палочек и спирохет. Наличие пародонтального кармана можно заподозрить при жалобах на локализованные боли, при утолщении десны, десневых кровотечениях и нагноениях, при подвижности зубов, сине-багровом цвете десневого края. Основным диагностическим методом является зондирование десневого края вдоль каждой поверхности зуба. Содержимое десневого кармана состоит в основном из смеси микроорганизмов, лейкоцитов и продуктов их жизнедеятельности, остатков пищи, остатков эпителиальных клеток. Изменение зубодесневого прикрепления вследствие пародонтита может иметь постоянный прогрессирующий характер, при котором выделяют периоды ремиссии и обострения. Если во время ремиссии воспалительная реакция снижена или вообще отсутствует, то во время обострения наблюдается увеличение клинических проявлений с наличием десневого экссудата, в котором можно определить большое количество подвижных бактерий и спирохет. В лечении используются различные методы: антибактериальная терапия, кюретаж, хирургическое лечение и др., в том числе комбинации различных методов.
Анаэробная микрофлора – это микроорганизмы, для жизнедеятельности и размножения которых не требуется кислород, для многих из них он, наоборот, является губительным. Анаэробы населяют организм человека в норме (в пищеварительном тракте, органах дыхания, мочеполовой системе). При снижении иммунитета или травмах, повреждениях возможна активация инфекции с развитием воспалительного процесса. Организм человека тогда может становиться по сути источником заражения сам для себя (эндогенное инфицирование). Реже анаэробы попадают в организм снаружи (глубокая колотая рана, инфицированный аборт, ранения брюшной и грудной полости, введение спиц и протезов). Развиваясь в толще кожи, мягких тканей и мышц, анаэробные организмы способны вызывать целлюлиты, абсцессы, миозиты. Симптомы, позволяющие заподозрить анаэробную инфекцию мягких тканей: плотный отёк, газообразование (ощущение, что лопаются пузырьки воздуха под кожей при надавливании), гнилостное воспаление, зловонный запах.
Основное лечение анаэробного воспаления – хирургическое. При этом необходимо устранить источник воспаления либо раскрыть рану, обеспечив доступ кислорода, губительного для анаэробов.
Для дифференциальной диагностики анаэробной и аэробной инфекции проводят посев биоматериала на флору, так как принципы лечения в том или ином случае будут разные. Анаэробные микроорганизмы обладают чувствительностью к довольно узкому спектру антибактериальных препаратов, поэтому целесообразно проводить лекарственную терапию после определения чувствительности к антибиотикам. По выросшей культуре определяется вид микроорганизмов, которые участвуют в формировании воспалительной реакции. Зная вид возбудителя, можно подобрать антибактериальный препарат, который способен успешно влиять на данные микроорганизмы и способствовать более эффективной санации пародонтальных карманов.
После выявления культуры бактерий целесообразно провести определение их чувствительности к разным антибиотикам. В связи с тем что все чаще наблюдается развитие антибиотикорезистентности микроорганизмов, подбор антибиотиков по их спектру действия на бактерии может привести к малоэффективному или вообще безрезультатному лечению. Преимуществом метода определения чувствительности к антибиотикам является точное определение антибактериального препарата, имеющего наивысшую эффективность в конкретном случае.
Этот анализ принимается по сокращённому графику. Это связано с тем, что биоматериал должен попасть в лабораторию в очень короткий срок. Проверьте расписание сокращённого графика приёма на странице вашего отделения. При сдаче вне графика срок выполнения исследования может быть увеличен на 1-3 дня.
Приём и исследование биоматериала
Когда нужно сдавать анализ Биохимический анализ слюны?
Подробное описание исследования
Биохимический анализ слюны — исследование, с помощью которого оцениваются показатели, отражающие состояние микрофлоры ротовой полости.
Слюна – жидкость, выделяемая слюнными железами в ротовую полость. Вещества в ее составе отражают процессы, происходящие во внутренних органах.
Дисбактериоз — наиболее часто встречающаяся патология, которая отражает изменения количественного и качественного состава бактериальной флоры ротовой полости.
Подобное состояние может быть вызвано различными причинами:
Биохимический анализ слюны на дисбактериоз – это лабораторное исследование, основанное на определении количественного и качественного состава короткоцепочечных жирных кислот, являющихся метаболитами анаэробных и аэробных популяций индигенной микрофлоры. К короткоцепочечным жирным кислотам (фракции С2–С6) относят уксусную, пропионовую, изомасляную, масляную, изовалериановую, валериановую, изокапроновую и капроновую кислоты. Их продуцируют микроорганизмы ротовой полости и слизистой желудочно-кишечного тракта. При различных патологиях органов ЖКТ (желудка, кишечника, печени) изменяется микрофлора, а значит, и биохимические параметры слюны. По спектру летучих жирных кислот можно судить о локализации заболевания пищеварительного тракта.
Исследование приводится методом газожидкостного хроматографического анализа. Метод позволяет оценить состояние микробиоценоза полости рта. Таким способом можно диагностировать пародонтоз, гингивит, истоматит.
Верификация видового состава микрофлоры проводится по качественному, т. е. относительному содержанию короткоцепочечных жирных кислот.
Что ещё назначают с этим исследованием?
Использованная литература
Подготовка к исследованию
Противопоказания и ограничения
Абсолютных противопоказаний нет.
Исследование рекомендуется отложить:
Интерпретация результата
Исследование выявляет метаболиты микроорганизмов ротовой полости (летучие жирные кислоты):
Обнаружение в ротовой жидкости суммарного количества короткоцепочечных жирных кислот на уровне 0,8–1,9 мг/г свидетельствует о нормальном состоянии микрофлоры полости рта.
Снижение или увеличение суммарного количества короткоцепочечных жирных кислот говорит об изменении количества и функциональной активности облигатной и условно-патогенной микрофлоры полости рта.
Увеличение относительного содержания пропионовой и масляной кислот в качественном составе короткоцепочечных жирных кислот говорит о повышенном количестве популяций анаэробных микроорганизмов. При относительном содержании пропионовой кислоты на уровне 0,17–0,185 ед. и уксусной кислоты на уровне 0,75–0,78 ед. отмечается увеличение количества бактерий рода Bacteroides; при содержании масляной кислоты на уровне 0,03–0,35 ед., уксусной кислоты на уровне 0,6–0,65 ед. и пропионовой кислоты на уровне 0,09–0,1 ед. – бактерий рода Clostridium и Fusobacterium; содержание пропионовой кислоты на уровне 0,19–0,21 ед., масляной кислоты на уровне 0,045–0,055 ед. и уксусной кислоты на уровне 0,7–0,75 ед. свидетельствует об увеличении в полости рта смешанной анаэробной флоры.
Содержание пропионовой кислоты на уровне 18–20%, масляной кислоты на уровне 0,1–0,12 ед. и изокислот на уровне 0,059–0,065 ед. указывает на увеличение количества анаэробной флоры, обладающей протеолитической и гемолитической активностью. Содержание уксусной кислоты на уровне 0,89–0,93 ед., пропионовой кислоты на уровне 0,055–0,09 ед., масляной кислоты на уровне 0,015–0,025% и изомеров короткоцепочечных жирных кислот на уровне 0,03–0,038 ед. говорит об увеличении микроорганизмов родов Е. coli, аэробных стрептококков и стафилококков; содержание уксусной кислоты на уровне 0,87–0,91 ед. и изомеров короткоцепочечных жирных кислот на уровне 0,07–0,085 ед. характерно для увеличения популяций аэробных микроорганизмов, обладающих протеолитической активностью.
Изменение относительного содержания кислот в пределах 0,05–0,06 ед. от нормальных показателей свидетельствует о минимальных изменениях микрофлоры полости рта.
Читайте также:

