Болезнь с цветами и кровью
Обновлено: 18.09.2024
Появление в каловых массах видимых примесей крови всегда вызывает огромную тревогу, поскольку в обществе почему-то принято считать, что это главный признак рака толстой кишки. Кровь в кале действительно является тревожным сигналом, который нельзя игнорировать, однако наблюдаться этот симптом может не только при онкологии кишечника, но и при ряде других заболеваний.
Причины крови в кале
Кал с кровью, видимой невооружённым глазом, чаще всего наблюдается при геморрое, анальной трещине, колоректальном раке и колите. Примечательно, что характер ректальных кровотечений при каждой из перечисленных болезней имеет определённые отличия.
Геморрой
Воспалительное заболевание геморроидальных вен прямой кишки, сопровождающееся расширением и тромбированием геморроидальных узлов.
Кровянистые выделения обычно скудные, ярко-алого или ярко-красного цвета. В редких случаях наблюдается кровь тёмного цвета или кровянистые сгустки. Отличительная особенность: кровь не смешана с калом.
Другие симптомы геморроя: боль, зуд, чувство распирания в прямой кишке, выпадение геморроидальных узлов наружу.
Анальная трещина
Разрыв слизистой оболочки заднепроходного (анального) канала, чаще всего травматического происхождения.
Картина кровотечений напоминает симптомы геморроя: алая или красная кровь, с калом не смешана. Количество крови обычно невелико, хотя при больших трещинах кровопотери могут быть значительными.
Другие симптомы анальной трещины: боль во время дефекации, быстро утихающая после испражнения; изредка, если разрыв воспалён — чувство распирания.
Колоректальный рак
Злокачественная опухоль одного или нескольких отделов толстой кишки.
Кровь может быть красного или выраженного чёрного цвета. Отличительная особенность: кровь выделяется в начале акта дефекации, а не в конце, как при геморрое или анальной трещине. В некоторых случаях кровянистый окрас могут приобретать все выделяемые каловые массы целиком.
Другие симптомы колоректального рака: присутствие в кале большого количества слизи или гноя, специфический запах каловых масс, болезненность в области живота, нарушения стула, чувство неполного опорожнения кишечника, метеоризм, постоянная слабость и усталость, резкая потеря веса.
Язвенный колит
Воспаление слизистой оболочки толстого кишечника с образованием изъязвлений (ран).
Кровь всегда смешана с калом, но чаще в форме малозаметных вкраплений или кровянистой слизи. На поздних стадиях заболевания возможно выделение крови или кровавой слизи даже вне акта дефекации.
Другие симптомы язвенного колита: стул частый и жидкий, со зловонным запахом, иногда — с примесью гноя; позывы к дефекации частые; схваткообразная боль в животе, чаще с левой стороны; постоянный метеоризм; общая слабость и сильное исхудание.
Другие причины
Наличие крови в кале может наблюдаться и при некоторых других заболеваниях:
- язва желудка и 12-перстной кишки;
- болезнь Крона;
- полипы кишечника;
- сифилитические язвы прямой кишки;
- гонорейный проктит и др.
В отдельную группу причин кровянистых примесей в кале следует отнести различные кишечные инфекционные заболевания вирусной, бактериальной или протозойной (паразитической) природы: дизентерия, сальмонеллез, ботулизм, энтеровирус, ротавирус, цитомегаловирус, амебиаз и прочее. У каждой кишечной инфекции своя специфическая клиническая картина, но в общих чертах ход развития большинства кишечных инфекций напоминает язвенный колит.
Что делать, если в кале наблюдается кровь

От страшных болезней человечество старается быстрее найти лекарство. Шанс на спасение от трагических последствий ханахаки если и есть, то он очень невелик. Возлюбленный должен ответить взаимностью, а это маловероятно, особенно если учесть причину возникновения болезни. В большинстве случаев все заканчивается тем, что несчастный влюбленный умирает, а на его могиле вырастает прекрасный цветок. Разберемся, что такое ханахаки.
Ханахаки — это что такое?
Ханахаки или, как звучит название манги в переводе с японского, ‘ханахаки бьё’ — мифическая человеческая болезнь, симптомы которой наблюдаются только у безумно и безответно влюбленного человека:
- приступы острой боли в груди;
- сильный болезненный кашель;
- откашливание лепестков или целых цветов.
Какие есть пути заражения вирусом ханахаки?
Тем, кто не читал мангу, сложно выявить возможные способы заражения. Невозможно заразиться ханахаки при общении с уже заболевшим человеком или при прикосновении к лепесткам, вышедшим наружу при кашле. Самое опасное в ханахаки то, что болезнь может зародиться из вполне естественного состояния влюбленности. Ничего не подозревающий больной живет беззаботно, пока не обнаруживает после истошного кашля первый окровавленный лепесток.
Что ожидает человека, подхватившего вирус ханахаки?
После откашливания лепестками становится понятна причина боли — цветы в легких и сердце. Как и любая болезнь, без лечения ханахаки прогрессирует:
- в первые дни откашливаются отдельные лепестки;
- затем мучительный кашель выводит наружу цветы;
- болезнь ханахаки на предпоследней стадии опасна тем, что целые соцветия должны быть извлечены из организма, или человек умрет.
Причем вырвавшиеся изо рта цветы — это всего лишь часть ханахаки. Остальные остаются внутри, разрастаясь в организме безнадежно влюбленного и приближая его гибель.
Теперь каждый день для человека с ханахаки превращается в пытку. Боль от безответной любви усиливается физическими страданиями растущего внутри цветочного сада. Не подозревавший о своей влюбленности человек и представить не мог, что его ждет такой исход. Цветы в легких становятся причиной непрекращающейся телесной боли, но носитель ханахаки будет мучиться не вечно. Скорее всего, смерть наступит от удушья или остановки сердца.

Можно ли излечиться от ханахаки?
Когда придумали ханахаки?
Только благодаря теплу чувств цветы оживают в сердцах влюбленных, однако цветочная болезнь становится смертоносным вирусом в случае безответной любви.
Миф о том, что в груди распускаются цветы, можно сравнить переносным смыслом этой фразы. Влюбленным знакомо ощущение чего-то неимоверно прекрасного, растущего в душе, как восхитительный цветок. Одновременно чувство приносит неимоверную боль при одной мысли, что любовь не взаимна. Такое состояние вполне реально.
Если в манге о цветочной болезни влюбленных ханахаки искать вымышленные моменты, то, возможно, ими окажутся лишь лепестки цветов, выходящие при кашле. В реальность возникновения вируса ханахаки можно поверить, наблюдая, как мир становится все более холодным и жестоким. А как вы думаете, можно на самом деле заболеть ханахаки?
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Анемии: причины появления, симптомы, диагностика и способы лечения.
Определение
Анемия – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Анемия встречается при ряде заболеваний (язвы и полипы желудочно-кишечного тракта, хроническая болезнь почек, онкологические, инфекционные заболевания, глистные инвазии и др). Чем ниже уровень гемоглобина, тем тяжелее протекает анемия.
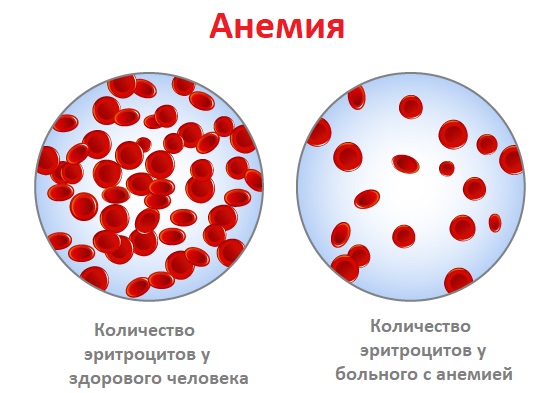
Причины появления анемии
Анемия может возникнуть в результате нарушения образования эритроцитов, повышенного их разрушения или потери эритроцитов с кровью.
Статистика утверждает, что самой распространенной является анемия, возникшая после кровопотери (острой или хронической). Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая происходит в течение короткого промежутка времени. Потеря крови может быть видимой (кровотечение из ран, кровавая рвота, маточное, носовое кровотечения) и первоначально скрытой (кровотечения в кишечник, в полость живота и/или плевры, большие гематомы).
Хронические кровопотери развиваются в результате незначительных, но длительных потерь крови (обильные и длительные менструации, язва желудка, рак, геморрой, проведение процедур гемодиализа и др.). С течением времени незначительные кровопотери приводят к истощению запасов железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате дефицита железа нарушается синтез гемоглобина.
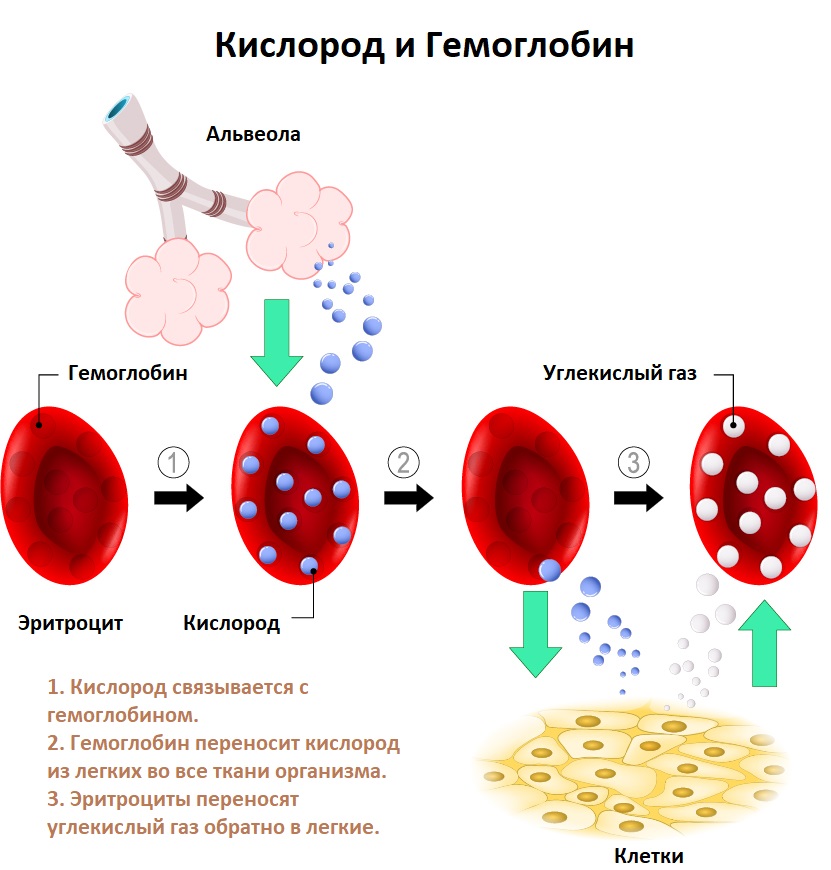
Дефицит железа может возникнуть из-за снижения всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтеритов, опухолей, состояний после оперативных вмешательств на данном участке кишечника). Состояния, приводящие к снижению уровня белков крови, являющихся переносчиками железа (нефротический синдром, нарушение белково-синтетической функции печени, синдром нарушенного всасывания, алиментарная недостаточность), также могут привести к его снижению и, как следствие, к анемии.
Железодефицитные анемии, связанные с исходно недостаточным уровнем железа (недостаток железа у матери в период беременности), наблюдаются у новорожденных и детей младшего возраста.
Анемии вследствие нарушенного кроветворения возникают:
- при недостаточном поступлении в организм или нарушении всасывания в желудочно-кишечном тракте компонентов, необходимых для образования эритроцитов (витамина В6, витамина В12, фолиевой кислоты и др.);
- поражении клеток костного мозга - предшественников эритроцитов токсическими веществами, ионизирующей радиацией;
- образовании вторичных очагов опухолевых клеток в костном мозге (метастазировании);
- нарушении синтеза небелковой части гемоглобина (гема) и накоплении его токсичных продуктов;
- нарушении регуляции образования эритроцитов (уменьшении продукции гормона, стимулирующего рост и размножение эритроцитов (эритропоэтин) или воздействии ингибиторов).
Развитие наследственных гемолитических анемий связано с генетическими дефектами (нарушением активности ферментов эритроцитов, нарушением структуры или синтеза гемоглобина, дефектами мембран эритроцитов).
Приобретенные гемолитические анемии могут быть обусловлены разрушением эритроцитов в результате воздействия на них антител, механических повреждений оболочки эритроцитов, химических повреждений эритроцитов, недостатка витаминов, разрушения эритроцитов паразитами.
Классификация анемий
1. Анемии, связанные с кровопотерей:
- анемии, связанные с нарушением образования гемоглобина;
- анемии, связанные с нарушением синтеза ДНК и РНК;
- анемии, связанные с нарушением процессов деления эритроцитов;
- анемии, связанные с угнетением пролиферации (размножения) клеток костного мозга.
- наследственные гемолитические анемии;
- приобретенные гемолитические анемии.
Существуют общие (неспецифические) проявления анемии и признаки, которые специфичны для определенного вида анемий.
Отсутствие этих признаков не исключает наличие анемии, поскольку при легкой и среднетяжелой форме заболевания, а также его медленном развитии клиническая картина может быть смазанной.
Клинические проявления недостатка железа в организме: сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос, изъязвления и трещины в углах рта, мышечная слабость. Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, сырое мясо, а также пристрастие к некоторым запахам (ацетона, бензина).
Дефицит витамина В12 также может проявляться поражением желудочно-кишечного тракта (атрофическим гастритом) и неврологической симптоматикой (парестезиями, нарушением чувствительности, онемением конечностей). При крайне тяжелом течении заболевания наблюдаются психические нарушения, бред, галлюцинации, приобретенное слабоумие и др.
Клиническая картина дефицита фолиевой кислоты очень похожа на дефицит витамина В12, но при фолиеводефицитных состояниях отсутствует неврологическая симптоматика и редко возникает воспаление языка. Дефицит фолиевой кислоты приводит к обострению шизофрении, учащению и утяжелению приступов эпилепсии.
Для гемолитических анемий характерны желтушность кожных покровов и слизистых, увеличение размера селезенки, склонность к образованию камней в желчных путях.
При массивном гемолизе эритроцитов (гемолитическом кризе) кроме анемии, желтухи и ухудшения общего состояния могут наблюдаться тошнота, рвота, расстройство сознания, судороги, развитие острой почечной и/или сердечно-сосудистой недостаточности.
При апластической анемии, которая возникает на фоне угнетения пролиферации клеток костного мозга, происходят кровоизлияния (преимущественно в области бедер, голеней, живота, в местах инъекций образуются гематомы). Часто диагностируются бронхиты, пневмонии.
Диагностика анемии
Анемия может возникать под влиянием самых разнообразных факторов. Чаще всего встречаются дефицитные анемии (железодефицитные, B12-дефицитные, фолиеводефицитные и др.).
Большую роль в выявлении причины анемии играют сведения, полученные при опросе пациента: возраст, наличие профессиональных вредностей, характер диеты, наличие сопутствующих заболеваний, прием лекарственных препаратов, информация о наследственности и др. Не менее важны данные осмотра: изменение цвета и состояния кожи; увеличение лимфатических узлов, печени, селезенки; наличие поражения нервной системы.
Первый этап диагностики анемии обычно включает следующие исследования:
-
клинический анализ крови: определение концентрации гемоглобина, количества эритроцитов, лейкоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоцитарной формулы и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Гемофилия - наследственное заболевание крови, которое вызвано врожденным отсутствием или уменьшением количества факторов свертывания крови (чаще всего VIII или IX). Болезнь характеризуется нарушением свертывания крови и проявляется в частых кровоизлияниях в суставы, мышцы или внутренние органы.
В наши дни около 400 тыс. человек в мире болеют гемофилией. В Беларуси таких пациентов более 600 человек. Они включены в регистр заболеваний крови и получают терапию бесплатно.
Первые признаки гемофилии могут быть обнаружены сразу после рождения: повышенная кровоточивость в области культи пупка, сильно выраженные гематомы на голове и теле. Однако в грудном возрасте редко удается обнаружить гемофилию, так как с молоком матери ребенок получает достаточное количество активной тромбокиназы. В более позднем возрасте родители обнаруживают непрекращающиеся слабые кровотечения при прорезывании молочных зубов, зубы травмируют полость рта и эти ранки плохо заживают. Самые явные признаки возникают с момента, когда дети начинают самостоятельно ходить - вследствие незначительных ушибов и падений возникают сильные подкожные, суставные и мышечные кровотечения. При хронических гемартрозах(скоплении крови в суставах) теряется подвижность суставов и возникает необходимость в операции по замене сустава.

Поэтому крайне важно с первых дней постановки диагноза принимать заместительную терапию. Лечение может предотвращать кровотечение или уменьшать его последствия, снижая инвалидизацию. Заместительная терапия - введение в организм пациента дефицитного фактора свертывания крови непосредственно в вену для обеспечения нормального уровня гемостаза.
Прогноз жизни для нынешних гемофиликов благоприятен, при постоянном соблюдении условий терапии. Средняя продолжительность жизни у них такая же, как и у здоровых людей.
Важнейшее профилактическое мероприятие - медико-генетическое консультирование вступающих в брак. Выявление женщин-носительниц гена возможно при определении у них в крови VIII или IX факторов свертывания крови количественным биохимическим методом.
Думаете, что люди с голубой кровью — это старое название членов высшего сословия, а голубая кожа встречается только у выдуманных Смурфов? Как бы не так! Сейчас мы расскажем вам реальную историю людей, у которых действительно была синяя кровь и кожа.

Люди с синей кровью и кожей - это не выдумка. Рассказываем о семье, которая сто лет скрывалась от других из-за своей уникальной особенности
Люди с синей кожей и голубой кровью — кто они?
В изолированных сельских районах штата Кентукки (США) с начала XIX века жила семья Фугайтов (Fugates). В течение более чем столетия ее члены были носителями редкой генетической мутации, которое придавало их крови уникальный голубой цвет.

Из-за своей особенности члены семьи не особо любили контактировать с другими людьми и из-за этого жили обособленно и вступали в отношения со своими родственниками — двоюродными братьями и сестрами, тетями и дядями. Такое кровосмешение увеличивало шансы, что дети унаследуют генетическую мутацию. В 1960-х годах ученые обнаружили, что ген, ответственный за синий цвет крови и кожи, является рецессивными, так что для его передачи потомству оба родителя должны быть носителями.
Как появились первые люди с синей кровью
Но если для передачи мутации необходимо два родителя-носителя гена, то как же появились самые первые люди с синей кожей и кровью, спросите вы. На самом деле, в этом виновата простая случайность.
Мартин Фугайт прибыл на неустроенную границу штата Кентукки в 1820 году. Он был французским сиротой, который ничего не знал о своем происхождении. Он был первым носителем генетической мутации, о которой он, впрочем, ничего не знал, поскольку кожа его не слишком отличалась от обычной.
Вскоре Мартин женился на рыжеволосой американке по имени Элизабет Смит, и они вдвоем построили усадьбу в том же Кентукки. Элизабет имела очень бледную кожу, что, в целом, свойственно рыжеволосым людям. Но судьба сыграла злую шутку, поскольку девушка, так же как и ее муж, была носителем рецессивного гена редкого наследственного заболевания крови. С учетом того, что Мартин переехал в США из Европы и женился на девушке, с которой не имел никаких родственных связей, случай действительно можно назвать уникальным.

Как называется заболевание, когда кровь становится синей
Заболевание семьи Фугайтов называется метгемоглобинемией. И это заболевание именно крови, а кожа становится синей, потому что бегущая по сосудам и капиллярам кровь придает ей такой цвет.

Кровь становится синей в том случае, когда мутировавший ген заставляет организм вырабатывать редкую форму гемоглобина New England Journal of Medicine
Обычно в крови здорового человека содержится около 1-2% метгемоглобина, однако его уровень может повышаться при воздействии различных факторов. В крови членов семьи Фугайтов это и произошло — уровень метгемоглобина сильно повысился, однако не заменил собой весь гемоглобин, в противном случае они бы погибали сразу после рождения, поскольку кровь не переносила бы кислород. Однако уровня гемоглобина в крови было достаточно, чтобы поддерживать жизнь, но его не хватало, чтобы придавать нормальный красный цвет. И из-за недостатка кислорода в крови, вероятно, общее самочувствие Фугайтов было не самым лучшим.
Можно ли вылечить людей с синей кровью
После изобретения этого лекарства, дети семей с синей кожей смогли вернуть своей крови нормальный цвет и перестать выделяться среди соседей. Поэтому они постепенно уехали из Кентукки, и рецессивный ген со временем затерялся среди людей, которые не имели этой редкой мутации.
Читайте также:

