Лук после пересадки почки
Обновлено: 18.09.2024
Не нужно забывать, что жизнь после удаления почти не заканчивается. Даже если со вторым органом все в порядке, стоит прождать определенный период тренировок и адаптации к новым условиям.
Зачастую через полтора года после операции компенсаторный процесс оканчивается. Боли после удаления почки перестают беспокоить еще раньше, и здоровая почка привыкает к своим новым обязанностям. Данный процесс совершается намного быстрее, если при наличии больной почки здоровая постепенно брала на себя нагрузку и часть обязанностей.
Тем не менее, всегда стоит учитывать, что в период компенсации здоровая почка функционирует практически на пределе собственных возможностей, именно поэтому крайне противопоказано перегружать ее физически, следует тщательно избегать отравлений инфекций, не менять резко питьевой режим. Необходимо помнить, что негативное влияние может оказывать как избыточное употребление жидкости, так и недостаточное.
Послеоперационный период после удаления почки характеризуется соблюдением специальной диеты.
Ни в коем случае нельзя бесконтрольно принимать лекарственные препараты и заниматься самолечением. Переохлаждения крайне противопоказаны, ноги всегда должны быть сухими, держите их в тепле, избегайте контактов с людьми, которые являются носителями гриппа, ангины или острых распираторых заболеваний.
Работу почки вы сможете облегчить, соблюдая правильный режим сна, труда и отдыха. Также ни в коем случае не стоит забывать о таком понятии как диета после удаления почки. Регулярное питание заслуживает не меньшего внимания. Принимаемая пациентом пища должна быть легко усваиваемой, в ней должны быть достаточно полезных микроэлементов и витаминов.
Питание после удаления почки должно быть сбалансированным. В рацион рекомендуется включить овощи, мед, яйца, сливки и сметану. Лишь в отваренном виде желательно употреблять мясо и рыбу, хлеб старайтесь предпочитать черный. Резких перемен в питании следует избегать, например, негативно на здоровье скажется резких переход с белкового питания на растительно-молочную пищу.
Реабилитация после удаления почки должна быть максимально плавной. Злоупотребление консервантами, а также соленой и острой пище крайне нежелательно. Ни в коем случае не пейте регулярно минеральные воды, поскольку они содержат в себе слишком много солей, а с их выделением одна почка будет плохо справляться, вследствие чего возрастет риск образования камней.
Все рекомендации после удаления почки должны быть строго соблюдены. Многие пациенты придерживаются ошибочного мнения о том, что увеличенное потребление жидкости или полный отказ от соли облегчит функционирование почки, но на самом, же деле, если она здорова, в этом нет совершенно никакой необходимости.
Если диета после удаления почки будет соблюдаться хотя бы на протяжении года, то функционирование здоровой будет в полном порядке.
После операции по удалению почки очень полезно совершать получасовые вечерние и утренние прогулки, обтираться прохладной водой и заниматься лечебной физкультурой. Со временем обтирания можно будет заменить душем. Нервная система и сосуды приходят в отличное состояние после принятия водных процедур. Существенную часть ответственности за выделения может взять на себя кожа за счет наличия сальных и потовых желез, таким образом, работа почки будет немного облегчена. Именно поэтому соблюдение кожи в чистоте считается очень важным условием хорошего самочувствия.
Финская и русская баня превосходно стимулируют работу кожных желез. Раз в две недели такие заведения можно посещать, но злоупотреблять процедурами не следует. Функция почки будет сохранена, если больной будет своевременно лечить зубы и любые хронические воспалительные заболевания, например, воспаленные миндалины. Периодически следует обследоваться у эндокринолога, терапевта, пульмонолога и кардиолога.
Первый год после операции характеризуется временными тупыми болями в области удаленного органа. Связаны такие ощущения с компенсаторным увеличением здоровой почки. Эту временную боль не стоит считать опасной и со временем она исчезнет. Не рекомендуется принимать блеутоляющие средства. Вместо этого некоторые врачи рекомендуют пить отвар полевого хвоща, почечный чай, клюквенный или брусничный морс. Таким образом, спазм гладкой мускулатуры будет уменьшен, также будет иметь место антибактериальное и мочегонное действие.
Все прописанные лечащим врачом антибиотики следует принимать с осторожностью, чтобы бактериальная флора не была резко изменена, в противном случае существует риск возникновения воспалительного процесса. Систематически рекомендуется также принимать чай в виде отвара корня одуванчика или толокнянки.
Контрольное обследование: первый год каждые 3 месяца УЗИ органов брюшной полости и забрюшинного пространства, общий и биохимический анализы крови, рентгенография лёгких. Второй год каждые 6 месяцев, далее раз в год.

Пациенты проходят долгий путь от принятия решения о трансплантации до самой операции. Кажущийся бесконечным лист ожидания, тревоги и волнения. Затем операция, возможные осложнения, послеоперационный восстановительный период. Главный страх — вдруг орган не приживется? И вот наконец выписка. Вроде бы можно возвращаться к нормальной жизни, к друзьям, работе и учебе — или все не так просто?
Иммуносупрессивная терапия
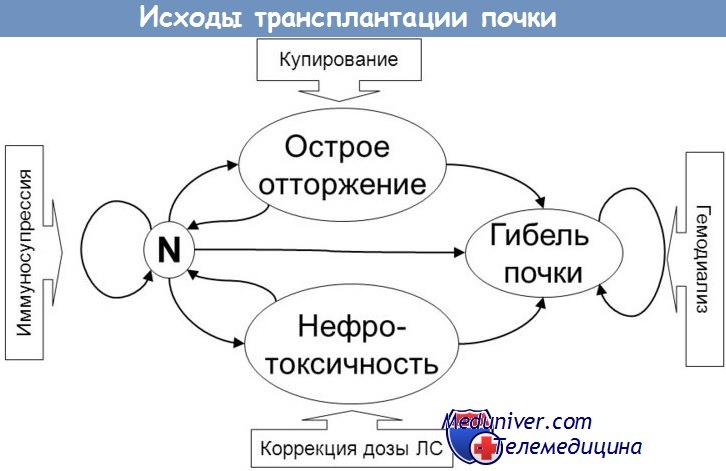
Основным отличием жизни после трансплантации от жизни до нее является необходимость приема иммуносупрессивной терапии. Она нужна для того, чтобы не произошло отторжения пересаженного органа из-за агрессивной реакции иммунной системы на инородный объект.
Некоторые пациенты переживают, что иммунитет совсем перестанет работать из-за препаратов. Это не так. Современная терапия блокирует в основном те механизмы работы иммунной системы, которые влияют на отторжение пересаженного органа.
Важно принимать иммуносупрессивные препараты в соответствии с рекомендациями врача. Самовольное изменение дозы или частоты приема препаратов или отказ от них может привести к отторжению органа и создать угрозу для жизни!
Терапия может привести к снижению устойчивости организма к некоторым инфекциям.
Поэтому необходимо соблюдать следующие правила:
1. После выписки из больницы носите маску в местах скопления людей.
2. Постарайтесь не контактировать с больными кишечными расстройствами и простудными заболеваниями.
3. В ранние сроки после операции, по возможности, старайтесь не пользоваться общественным транспортом.
4. По возвращении домой с улицы обязательно тщательно мойте руки и нос.
5. При возникновении любых симптомов инфекционного заболевания, особенно повышенной температуры, — немедленно обратитесь к врачу.
Помимо этого, иммуносупрессивные препараты снижают и противоопухолевый иммунитет. При длительном приеме препаратов повышается риск развития опухолевых заболеваний, особенно опухолей кожи и губ (из-за воздействия ультрафиолетовых лучей), лимфом, рака шейки матки, толстой кишки, молочной железы. В связи с этим необходимо регулярно посещать врача, проходить скрининговые обследования, а также вести здоровый образ жизни и стараться не принимать солнечные ванны.
Обследования
После операции по трансплантации органа необходимо регулярно приходить на контрольные обследования. График проведения этих обследований составляет врач. Следует соблюдать все рекомендации врача и терпеливо проходить все процедуры, даже если самочувствие хорошее и нет никаких жалоб.
Питание
Рацион пациентов после трансплантации редко кардинально отличается от рациона здорового человека. Однако это зависит от того, какой орган был пересажен.
Существует несколько общих правил, касающихся питания пациентов после трансплантации:
1. Питание должно быть разнообразным и сбалансированным. Важно есть больше свежих овощей и фруктов. При недостатке витаминов врач может назначить поливитаминные препараты.
2. Продукты должны быть свежими и качественными, а блюда — хорошо приготовленными. Чтобы избежать попадания в организм инфекций, следует отказаться от фастфуда и уличной еды. Все части готовых блюд должны быть тщательно прожарены или сварены.
3. Поскольку после пересадки может повыситься уровень холестерина, следует ограничить продукты с его высоким содержанием (сало, жирное мясо, куриная кожа, сливочное масло и т. д.).
4. Должны быть исключены грейпфруты: в них содержатся вещества, снижающие концентрацию в крови иммуносупрессивных препаратов.
5. Сахар тоже следует ограничить. Из-за приема терапии может быть снижена способность организма использовать сахар для восполнения энергии. Соответственно, уровень глюкозы в крови будет постепенно повышаться, что может привести к развитию сахарного диабета.
6. Необходимо снизить до минимума употребление соленого, острого, копченого и консервированного. Соль задерживает воду в организме, что может привести к нежелательным последствиям.
Вредные привычки
Курение является доказанным фактором риска развития онкологических и сердечно-сосудистых заболеваний. Из-за курения после пересадки органа часто развивается бронхит, что опасно на фоне приема иммуносупрессивной терапии.
Возможность употребления небольшого количества некрепкого алкоголя можно обсудить с врачом.
Физическая активность
Для здоровья любого человека необходима физическая активность. Она же поможет чувствовать себя лучше и пациенту после трансплантации. Самое простое упражнение — ходьба. Его можно выполнять с первых дней после операции. Постепенно следует увеличивать нагрузку (после согласования с врачом).
Тренировки уменьшают вероятность развития заболеваний сердечно-сосудистой системы, нормализуют структуру костной ткани, укрепляют суставы, уменьшают симптомы депрессии и др. Простые упражнения можно начать выполнять уже вскоре после трансплантации, однако к силовым тренировкам не стоит приступать раньше, чем через полгода после операции. Уровень нагрузки и частота физической активности согласуются с врачом.
Одинаково хорошо влияют на организм аэробные (бег, велосипед, лыжи, плаванье) и силовые тренировки. Аэробная нагрузка уменьшает риск возникновения сердечно-сосудистых заболеваний, силовая — укрепляет мышцы, сухожилия, связки, кости и улучшает работу суставов.
После пересадки можно заниматься и водными упражнениями (если операционная рана уже затянулась). Они поддерживают организм в тонусе при меньшем уровне нагрузки.
Управление автомобилем
После операции по трансплантации органа можно водить машину. Однако рефлексы и способность быстро оценивать постоянно меняющуюся ситуацию на дороге могут быть снижены из-за болезни, длительной госпитализации и т. д. Перед тем как вновь сесть за руль необходимо проконсультироваться с врачом.
При локализации операционной раны на уровне ремня безопасности подкладывайте в этом месте под ремень полотенце или подушечку. Ни в коем случае нельзя отказываться от использования ремня безопасности!
Учеба и работа
Обычно нет никаких противопоказаний к возвращению к учебе или работе после выписки. Однако если работа связана с подъемом тяжестей, контактами с инфекционными больными, животными, длительными командировками, переохлаждениями, — это следует отдельно обсудить с врачом.
Половая жизнь и беременность
Вернуться к половой жизни можно сразу, как пациент начитает чувствовать себя лучше, половая активность никак не может помешать работе пересаженных органов. Однако следует помнить о риске заражения ЗППП, поэтому необходимо использовать презерватив при каждом половом акте, а также избегать случайных интимных связей.
Барьерная контрацепция (презервативы) — единственный вид контрацепции, рекомендуемый после трансплантации. Оральные контрацептивы могут повлиять на концентрацию иммуносупрессивных препаратов в крови. Установка внутриматочной спирали опасна из-за высокого риска занесения инфекции.
Аборт после пересадки крайне нежелателен. При отсутствии противопоказаний беременность следует сохранить.
Беременность после трансплантации должна быть продуманным шагом, а не случайностью. Это решение принимается совместно с трансплантологами. Заранее должны быть отменены или заменены на другие те иммуносупрессивные препараты, которые могут оказать негативное влияние на развитие плода, поэтому необходима обязательная консультация лечащего врача перед планированием беременности. Естественные роды (через родовые пути) не всегда возможны, поэтому проводится плановое кесарево сечение. Грудное вскармливание запрещено из-за проникновения иммуносупрессантов в материнское молоко.
Уход за собой
Применение некоторых препаратов делает кожу более чувствительной к воздействию ультрафиолетового излучения. С учетом того, что противоопухолевый иммунитет на фоне иммуносупрессивной терапии понижен, важно очень внимательно относиться к вопросу защиты кожи. Необходимо избегать попадания на кожу прямых солнечных лучей, использовать солнцезащитный крем с высоким уровнем SPF. При появлении любых новообразований или изменений существующих родинок нужно срочно обратиться к врачу.
Также препараты могут повлиять на разрастание слизистой десен. Следует обращаться к стоматологу раз в полгода и следить за гигиеной полости рта: дважды в день чистить зубы, часто менять зубную щетку.
Женщинам рекомендован ежегодный осмотр гинеколога, ежемесячный самоосмотр молочных желез, также следует периодически проходить УЗИ молочных желез (до 40 лет) и маммографию (с 40 лет).
Путешествия
В течение трех месяцев после трансплантации не стоит планировать путешествия, поскольку может возникнуть необходимость госпитализации. В поездках обязательно иметь с собой иммуносупрессивные препараты с избытком на случай внеплановых задержек. Их можно везти только в ручной клади. Разумеется, необходимо заранее позаботиться о соответствующих медицинских документах.
В поездках пить можно только бутилированную воду, с помощью нее же полоскать рот при чистке зубов. Ни в коем случае нельзя пить воду из-под крана.
Кроме того, должны быть сделаны все прививки, необходимые для путешествия в конкретную страну. Это нужно обсудить с лечащим врачом. Также стоит проконсультироваться по поводу корректировки времени приема лекарств с учетом смены часовых поясов.
Домашние животные
По возможности нужно ограничить контакт с животными, особенно с дикими, бродячими. Если дома уже есть домашнее животное, за ним нужен очень тщательный уход, обязательно регулярное посещение ветеринара. Место, где живет питомец, должно быть чистым, не реже раза в месяц лоток необходимо дезинфицировать. Пациент с пересаженным органом не должен контактировать с экскрементами и туалетом питомца, позволять лизать лицо и область раны. Если животное поцарапало или покусало, это место нужно срочно обработать антисептическими средствами, затем связаться с врачом.
Растения
В некоторых случаях врачи рекомендуют воздержаться от садоводства. Контакт с растениями, а также возможные порезы при уходе за ними повышают риск развития инфекции. При работе с землей необходимы перчатки, после — обязательно мытье рук. Не следует работать вблизи компостных ям, сырой листвы и прочих мест скопления гниющих органических материалов: они могут содержать плесень, а значит, вызвать респираторную инфекцию у пациентов, принимающих иммуносупрессивную терапию.
Таким образом, жизнь после трансплантации может быть такой же полной и яркой, как и до нее — пусть и с некоторыми ограничениями. При любых сомнениях обращайтесь к врачу.
При заболеваниях почек лечебное питание направлено на коррекцию нарушений обменных процессов. В зависимости от остроты патологического процесса в почках и степени нарушения почечной функции врач назначает более или менее строгую диету.
Учитывают наличие у больного отеков, повышенного артериального давления, количества белка в моче (в норме белок в анализе мочи выявляться не должен) и способности почек выделять продукты белкового обмена. Если вместе с мочой выделяется много белков, количество их в рационе надо увеличить, а при наличии признаков хронической недостаточности почек - наоборот, уменьшить. Обширные отеки, которые часто наблюдают у больных, требуют значительного уменьшения в рационе соли. Количество жидкости в рационе в некоторых случаях тоже ограничивают.
Прием пищи следует разделить на 4-5 раз.
В этой статье мы приводим диету, известную как стол №7, показанную при хронических заболеваниях почек с отсутствием явлений хронической почечной недостаточности.
Разрешается
- овощные, крупяные и молочные супы;
- нежирные сорта мяса, птицы, варенные куском, рубленые и протертые;
- рыба нежирная отварная, рубленая и протертая;
- хлеб белый, серый, с отрубями, выпекающийся без соли;
- крупы, макароны;
- молоко, молочнокислые продукты, творог;
- овощи сырые, отварные, зелень (кроем редиса, сельдерея, шпината);
- хлебобулочные изделия;
- ягоды, фрукты, особенно урюк, курага, тыква, арбузы, дыня, сахар, мед, варенье.
Ограничивается
Запрещается
- жирные сорта мяса;
- бараний, свиной, говяжий жир;
- морская рыба;
- бобовые (фасоль, горох, соя);
- мясные, рыбные, грибные бульоны;
- грибы;
- соленья, закуски, копчености;
- консервы;
- лук, чеснок;
- острые приправы, перец, горчица;
- шоколад;
- пирожные и кремы;
- газированные напитки;
- крепкий кофе, какао.
Употребление больными мочегонных средств требует увеличения в диете количества продуктов, богатых калием (печеный картофель, чернослив, изюм, курага и т.д.).
Возможно, ваш лечащий врач назначит какие-либо дополнительные ограничения, связанные с особенностями конкретного заболевания.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
- Урология. Национальное руководство. Краткое издание. / Под ред. Н.А. Лопаткина. - М.: ГЭОТАР-Медиа, 2012. - 616 c.
- Урология. От симптомов к диагнозу и лечению: ил. рук. / под ред. П. В. Глыбочко, Ю. Г. Аляева, Н. А. Григорьева. - М.: ГЭОТАР-Медиа, 2014. - 148 c.
- Что нужно знать об урологических заболеваниях. / Н.А. Лопаткин, Е.Б. Мазо, А.Л. Шабад. - М.: Знание, 201- 128 c.
- Пропедевтика внутренних болезней. Нефрология: учеб. Пособие. / В. Т. Ивашкин, О. М. Драпкина. – М.: ГЭОТАР-Медиа, 2013. - 184 c.
Информация о препаратах, отпускаемых по рецепту, размещенная на сайте, предназначена только для специалистов. Информация, содержащаяся на сайте, не должна использоваться пациентами для принятия самостоятельного решения о применении представленных лекарственных препаратов и не может служить заменой очной консультации врача.
Свидетельство о регистрации средства массовой информации Эл № ФС77-79153 выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) 15 сентября 2020 года.

Поражение почек последней стадии при гипертонии, диабете, гломерулонефрите и поликисгозе.
2. Какова выживаемость трансплантата при пересадке почки?
При пересадке трупной ночки годичная выживаемость трансплантата составляет 87%. Пятилетпяя выживаемость — около 62%. При пересадке почки от живого донора годичная выживаемость трансплантата повысилась до 93%, а 5-летпяя — до 77%.
3. Сколько можно держать почку "во льду"?
Почка может выжить и работать после более длительной холодовой ишемии, чем другие солидные органы. Ее функцию можно поддерживать до 72 часов, хотя для оптимальной функции время холодовой ишемии должно составлять до 24 часов.

4. Куда помещают почку при пересадке?
Наиболее часто почку помещают в подвздошную ямку. Брюшная полость находится выше, а анастомозы артерии и вены донорской почки выполняют с наружными подвздошными сосудами.
5. Удаляют ли обычно во время трансплантации собственные почки реципиента?
Не всегда. Нефрэктомия показана при хронической инфекции, при поликистозе почек с клиническими проявлениями, при не поддающейся коррекции гипертензии и при тяжелой протеинурии.
6. В чем преимущества пересадки от живого донора?
Позволяет избежать длительного ожидания трупной почки. При пересадке почки от живого донора выше долгосрочная выживаемость трансплантата. Кроме того, этот способ позволяет уменьшить или устранить осложнения, связанные с гемодиализом.
7. Какая новая техника делает пересадку от живого донора более привлекательной?
Сейчас можно безопасно выполнить лапароскопическое удаление донорской почки. Этот метод позволяет уменьшить время выздоровления донора. При нем не требуется подреберный разрез с пересечением мышц, а почку забирают через брюшную полость с помощью небольшого нижнего срединного разреза.
8. Важно ли все еще HLA-типирование?
Частично. Ранее типирование по системе HLA (человеческие лейкоцитарные антигены) составляло важную часть в подборе трупной почки для реципиента. В связи с улучшением иммуносупрессантов многие хирурги-трансплантологи начали считать HLA-типирование намного менее важным.
В стране по-прежнему производится пересадка почек, совпадающих по шести антигенам, что незначительно отражается на долгосрочной выживаемости трансплантата. Качество донорского органа остается основным фактором, влияющим на его функцию после пересадки.
Видео №1: операции забора почки у донора для пересадки почки
Видео №2: трансплантации почки - операция на реципиенте
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

