Окситоцин как влияет на плод
Обновлено: 05.10.2024
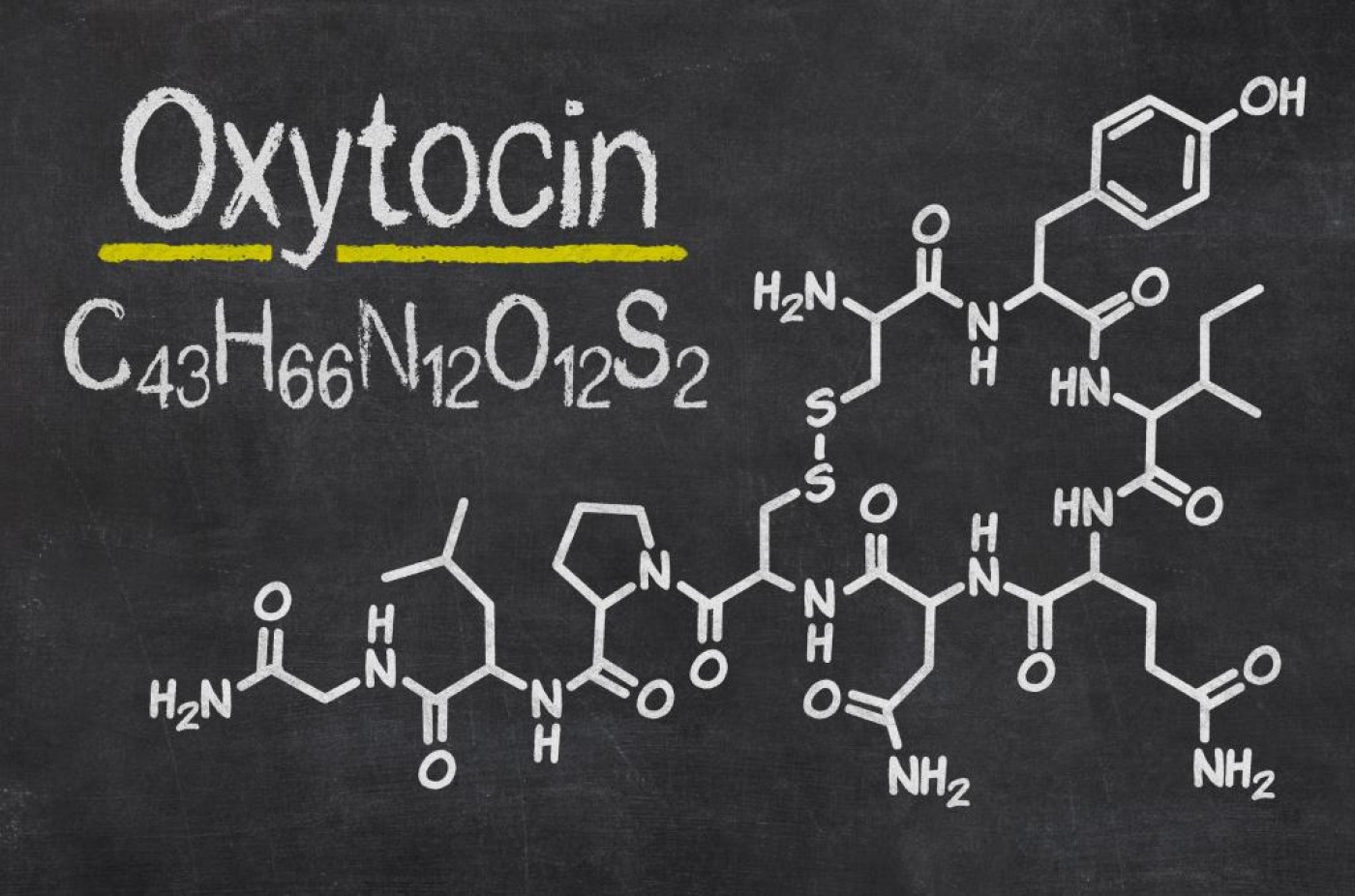
Синтетический аналог окситоцина — гормона задней доли гипофиза. Белый порошок, растворимый в воде.
Фармакологическое действие
Фармакология
Обладает способностью селективно повышать тонус и сократительную активность гладкой мускулатуры матки, особенно к концу беременности, в течение родовой деятельности и непосредственно во время родоразрешения. Воздействует на специфические рецепторы в миометрии и повышает внутриклеточное содержание Ca 2+ . Стимулирует ритмические сокращения матки — усиливает и увеличивает их частоту. Действует на миоэпителиальные элементы молочной железы, вызывает сокращение гладкой мускулатуры стенок альвеол и стимулирует поступление молока в крупные протоки или синусы, облегчает его выделение. Обладает прессорными свойствами и может вызвать антидиуретический эффект при применении больших доз. T1/2 из плазмы — около 1–6 мин (уменьшается на поздних сроках беременности и во время лактации). После в/в введения окситоцина реакция матки проявляется практически немедленно, а затем постепенно снижается в течение 1 ч, после в/м — через 3–7 мин и длится 30 мин — 3 ч. Хорошо и быстро всасывается в системный кровоток через слизистую оболочку носа. T1/2 — менее 10 мин, выводится главным образом почками (только небольшое количество в неизменененном виде) и печенью. Активно секретируется лактирующими молочными железами. Эффект весьма индивидуален и зависит от плотности окситоциновых рецепторов в миометрии.
Применение вещества Окситоцин
Для возбуждения и стимуляции родовой деятельности (первичная и вторичная слабость родовой деятельности, необходимость досрочного родоразрешения в связи с гестозом, резус-конфликтом, внутриутробной гибелью плода; переношенная беременность, преждевременное отхождение околоплодных вод). Для профилактики и лечения гипотонических маточных кровотечений после аборта (в т.ч. при больших сроках беременности), в раннем послеродовом периоде и для ускорения послеродовой инволюции матки; для усиления сократительной способности матки при кесаревом сечении (после удаления последа). Гиполактация в послеродовом периоде. Болезненный предменструальный синдром, сопровождающийся отеками, увеличением массы тела.
Противопоказания
Гиперчувствительность, узкий таз (анатомический и клинический), поперечное и косое положение плода, лицевое предлежание плода, преждевременные роды, угрожающий разрыв матки, состояния с предрасположенностью к разрыву матки (включая травматические роды и операции кесарева сечения в анамнезе), чрезмерное растяжение матки, матка после многократных родов, частичное предлежание плаценты, маточный сепсис, инвазивная карцинома шейки матки, гипертонус матки (возникший не в ходе родов), сдавление плода, артериальная гипертензия, хроническая почечная недостаточность.
Применение при беременности и кормлении грудью
Категория действия на плод по FDA — X.
Побочные действия вещества Окситоцин
Тошнота, рвота, аритмия (в т.ч. у плода), брадикардия (у матери и плода), повышение АД и субарахноидальное кровотечение или понижение АД и шок, задержка воды (при длительном в/в введении), аллергические реакции, бронхоспазм; неонатальная желтуха, снижение концентрации фибриногена у плода.
Взаимодействие
Усиливает эффект симпатомиметиков (сочетают с осторожностью). Галотан и Циклопропан увеличивают риск развития побочных явлений.
Передозировка
Симптомы: гиперстимуляция матки вплоть до разрыва, кровотечение после родов, маточно-плацентарная гипоперфузия, гипоксия и гиперкапния плода, водная интоксикация (возможны судороги).
Лечение: отмена препарата, форсированный диурез, нормализация электролитного баланса.
Способ применения и дозы
В/м, в/в (одноразовая инъекция, капельно), в стенку или влагалищную часть шейки матки; интраназально. Режим дозирования индивидуальный. Разовая доза при в/м введении варьирует от 2 до 10 МЕ , в зависимости от клинической ситуации. Для в/в капельного введения разводят 5 МЕ окситоцина в 500 мл 5% раствора глюкозы. При операции кесарева сечения (после удаления последа) вводят в стенку матки в дозе 3–5 МЕ . Для стимуляции лактации: в/м или интраназально (с помощью пипетки) — по 0,5 МЕ за 5 мин до кормления. При предменструальном синдроме — интраназально, с 20-го дня цикла до 1 дня менструации.
Меры предосторожности
По показаниям, связанным с родами, применяют только под наблюдением врача в условиях стационара под контролем сократительной деятельности матки, состояния плода, АД и общего состояния женщины.
Окситоцин вырабатывается в головном мозге взрослого человека на протяжении всей жизни. Он участвует в регуляции общего гормонального баланса, влияет на эмоциональный фон, например, уменьшает чувство страха и повышает уровень доверия. Но самую большую роль окситоцин играет в конце беременности и во время вскармливания, поскольку его основная функция – обеспечить рождение и вскармливание ребенка. Окситоцин вызывает сокращения матки в процессе родов и способствует выделению молока из груди в послеродовый период. Последние исследования доказали, что он также оказывает благотворное действие на психологическое состояние роженицы, способствует формированию привязанности между матерью и новорожденным.
В течение беременности уровень окситоцина остается относительно стабильным, лишь к середине третьего триместра он начинает увеличиваться и достигает высокой концентрации к моменту родов. Окситоцин активно синтезируется на протяжении всего периода грудного вскармливания.
Зачем назначается окситоцин в родах?
Во время родов при низкой активности матки для увеличения ее сократительной способности акушеры-гинекологи в совокупности с другими лекарствами применяют окситоцин. Этот окситоцин получен химическим синтезом, и его строение полностью аналогично естественному, который вырабатывается в организме.
Решение о применении окситоцина принимает акушер-гинеколог на основании медицинских показаний. Ни один врач не будет назначать препарат для стимуляции схваток без достаточных оснований. Основными показаниями для назначения окситоцина являются:
- слабые непродолжительные схватки;
- излитие околоплодных вод раньше срока;
- досрочное родоразрешение при осложненной беременности;
- преждевременное старение плаценты;
- срок вынашивания свыше сорока двух недель;
- угроза гибели плода в утробе матери.
Вводят окситоцин внутримышечно или внутривенно. При внутримышечном введении действие начинается через несколько минут и продолжается от получаса до трех часов. При внутривенном введении окситоцин начинает действовать практически сразу, в течение часа его активность постепенно снижается.
Введение окситоцина при родах проводится под контролем состояния роженицы и плода. Дозировка и периодичность введения препарата подбираются индивидуально в зависимости от показаний, интенсивности родовой деятельности и степени раскрытия шейки матки.
Применение препарата после родоразрешения
В современной медицине окситоцин широко применяется и в послеродовом периоде. Его назначают:
- после операции кесарева сечения для предупреждения обильного кровотечения;
- после естественных родов для восстановления матки;
- в первые дни после родоразрешения для стимуляции лактации и предотвращения лактостаза.
Некоторые акушеры-гинекологи считают, что искусственный окситоцин снижает выработку собственного гормона, что в последующем может негативно отразиться на грудном вскармливании. Для того, чтобы избежать проблем с лактацией, необходимо как можно раньше начинать прикладывать ребенка к груди. Грудное вскармливание стимулирует выработку собственного окситоцина и ускоряет процесс инволюции (восстановления) матки, поэтому необходимость применения синтетического препарата отпадает.
Чтобы ребенок с первыми порциями материнского молока получал все необходимое для роста и развития, женщине желательно сразу же начать принимать комплексы для кормящих мам, например, Прегнотон Мама. Он содержит 16 важных для новорожденного ребенка веществ, в том числе фолиевую кислоту, железо, йод, Омега-3 полиненасыщенные жирные кислоты.
Возможные побочные явления после применения окситоцина
Вероятность возникновения побочных явлений невысока, тем не менее применение окситоцина может вызывать следующие реакции:
- диспепсические расстройства;
- нарушения со стороны сердечно-сосудистой системы (аритмии, изменение уровня артериального давления);
- отеки;
- затруднение дыхания;
- аллергические реакции.
Передозировка препарата может привести к гипертонусу матки, большой кровопотере и стремительным родам с разрывами шейки или тела матки. При появлении побочных эффектов или признаков передозировки введение окситоцина прекращается, назначается симптоматическая терапия.
Когда противопоказано введение окситоцина?
Существует ряд противопоказаний для применения окситоцина. При их наличии врачи не используют препарат и выбирают альтернативные методы родоразрешения. Среди основных противопоказаний можно выделить врожденные аномалии таза, операции на матке в анамнезе, крупный плод, многоплодную беременность и другие.
С осторожностью препарат применяют при гипоксии плода. В момент схватки снижается поступление кислорода к плаценте, учащение схваток и увеличение их продолжительности может усилить дефицит кислорода. Во время родов акушеры проводят постоянный мониторинг состояния роженицы и плода, измеряют периодичность и длительность сокращений матки, следят за частотой сердечных сокращений ребенка.
При неэффективности окситоцина, снижении частоты сердцебиения плода, невозможности разрешения родов естественным путем принимается решение о проведении экстренного кесарева сечения.
Обоснованность назначения препарата
Появление синтетического окситоцина было настоящим прорывом в медицине. Его использование спасло не одну жизнь, помогло появиться на свет тысячам детей. При разумном применении окситоцин решает множество проблем, возникающих в процессе родов и после родоразрешения, поэтому его использование в современном акушерстве необходимо и оправданно.
Применение окситоцина в акушерстве и гинекологии базируется на следующих принципах:
- Назначение только по строгим показаниям, когда польза от введения окситоцина превышает вред.
- Индивидуальный подбор дозировки и схемы введения.
- Введение препарата по назначению и под контролем акушера-гинеколога.
- Постоянный мониторинг состояния женщины и плода.
- Осторожное применение препарата при недостаточном поступлении кислорода к плоду.
Если вы испытываете страх перед родами, волнуетесь за здоровье будущего ребенка, поговорите с наблюдающим вас врачом-гинекологом, обсудите с ним необходимость медикаментозного вмешательства при родах. Консультация специалиста поможет вам успокоиться и настроиться на благополучное родоразрешение.
АКТИВАЦИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ / ACTIVATION OF LABOR / ОКСИТОЦИН / OXYTOCIN / МАТОЧНАЯ АКТИВНОСТЬ / UTERINE ACTIVITY / ПУПОВИННАЯ КРОВЬ / UMBILICAL CORD BLOOD / ГИПОКСИЯ ПЛОДА / АСФИКСИЯ НОВОРОЖ-ДЕННЫХ / ASPHYXIA / ГИПОКСИЯ НОВОРОЖДЕННЫХ / ДИСТРЕСС ПЛОДА / FETAL DISTRESS / FETAL HYPOXIA / HYPOXIA INFANTS
Аннотация научной статьи по клинической медицине, автор научной работы — Воскресенский С.Л., Шилкина Е.В., Зеленко Е.Н., Тесакова М.Л., Мосько П.Л.
Проведен ретроспективный анализ 92 историй родов. Установлено, что оценка новорожденного по Апгар на 1-й минуте взаимосвязана с длительностью инфузии окситоцина , что говорит о риске развития гипоксии плода и новорожденного в родах с применением окситоцина более 3 ч. При ведении родов с применением утеротонических средств, необходим мониторинг состояния плода и маточной активности c целью своевременной коррекции плана ведения родов.
Похожие темы научных работ по клинической медицине , автор научной работы — Воскресенский С.Л., Шилкина Е.В., Зеленко Е.Н., Тесакова М.Л., Мосько П.Л.
The activation of labor with oxytocin is a risk factor for fetus and newborn hypoxia
A retrospective analysis of 92 histories of labor was performed. We defined that newborn Apgar score on the 1 st minute correlates with the duration of oxytocin infusion, which indicates the risk of development of fetus and newborn hypoxia during labor when using oxytocin more than 3 hours. The conduction of labor with uterotonics requires monitoring of fetus and uterine activity in order to timely correct the plan of labor conduction.
ребенка, по-видимому стала причиной нарушения роста и гипотрофии [6, 16], которые мы выявили у детей данной исследуемой группы.
Подобная внутриутробная дисфункция р-клеток и снижение эмбриональной секреции инсулина были выявлены при острой и хронической гипоксии, связанной с фетоплацентарной недостаточностью [12, 13].
1. Иммуногистохимическое исследование поджелудочной железы мертворожденных от ВИЧ-инфицированных матерей выявило уменьшение интенсивности свечения р-клеток в препаратах, обработанных МКА к инсулину, что стало весомым доказательством функционального угнетения р-клеток островков Лан-герганса.
2. Следствием развития плода на фоне ВИЧ-инфекции матери в поджелудочной железе явилось массивное разрастание стромы за счет новообразования междольковой и внутридольковой соединительной ткани.
Л И Т Е Р А Т У Р А
1. Атраментова Л.А., Лутевская О.М. Статистические методы в биологии. - Горловка, 2008. - 247 с.
2. Боровиков В.П. Программа STATISTICA для студентов и инженеров. - М., 2001. - 301 с.
3. Дедов И.И., Балаболкин М.И. // Мед. акад. журн. - 2006. - Т. 6, № 3. - С. 3-15.
4. Дедов И.И., Петеркова В.А. Детская эндокринология. - М., 2006. - 600 с.
5. Деревцов В.В. // Фундаментальные исследования. - 2010. - № 8 - С. 10-21.
6. Евсеева З.П., Сагамонова К.Ю., Палиева Н.В. // Рос. вестн. акушера-гинеколога. - 2008. - Т. 8, № 3. - С. 12-15.
7. Лапач С.К., Чубенко А.В., Бабич П.Н. Статисти-
ческие методы в медико-биологических исследованиях с использованием Exel. - Киев, 2001. -С. 144-155.
8. Марциновская В.А. // УкраУн. мед. часоп. -2006. - № 1. - С. 109-113.
9. Милованов А.П. Савельев С.В. Внутриутробное развитие человека: рук-во для врачей. - М., 2006. -384 с.
10. Молдавская A.A., Савищев А.В., Донской М.В. // Морфологические ведомости. - 2008. - № 3. -С. 9-10.
11. Молдавская A.A., Савищев А.В. Анатомо-х1рурпчн1 аспекти дитячо1 гастроентерологИ. -Черн1вц1, 2007. - С. 74-75.
13. Савищев A.B. // Морфология. - 2008. - № 4. -С. 91.
14. Савищев A.B. // Фундаментальные исследования. - 2010. - № 9. - С. 97-104.
15. Сергиенко В.И., Бондарева И.Б. Математическая статистика в клинических исследованиях. - М., 2000. - 256 с.
16. Степанов А.А, Яцык Г.В., Бомбардирова Е.П. // Рос. педiатр. журн. - 2007. - № 3. - С. 55-58.
Поступила 29.11.2012 г.
Активация родовой деятельности окситоцином - фактор риска гипоксии плода и новорожденного
Воскресенский С.Л.1, Шилкина Е.В.1, Зеленко Е.Н.1, Тесакова М.Л.1, Мосько П.Л.2, Федосеева Н.А.2
1Белорусская медицинская академия последипломного образования, Минск 2Родильный дом Минской области, Минск
Voskresensky S.L.1, Shilkina E.V.1, Zelenko E.N.1, Tesakova M.L.1, Mosko P.L.2, Fedoseeva N.A.2
Belarusian Medical Academy of Post-Graduate Education, Minsk 2Minsk Regional Maternity Hospital, Belarus
The activation of labor with oxytocin is a risk factor for fetus
and newborn hypoxia
Резюме. Проведен ретроспективный анализ 92 историй родов. Установлено, что оценка новорожденного по Апгар на 1-й минуте взаимосвязана с длительностью инфузии окситоцина, что говорит о риске развития гипоксии плода и новорожденного в родах с применением оксито-цина более 3 ч. При ведении родов с применением утеротонических средств, необходим мониторинг состояния плода и маточной активности c целью своевременной коррекции плана ведения родов.
Ключевые слова: активация родовой деятельности, окситоцин, маточная активность, пуповинная кровь, гипоксия плода, асфиксия новорожденных, гипоксия новорожденных, дистресс плода.
Summary. A retrospective analysis of 92 histories of labor was performed. We defined that newborn Apgar score on the 1st minute correlates wtth the duration of oxytocin infusion, which indicates the risk of development of fetus and newborn hypoxia during labor when using oxytocin more than 3 hours. The conduction of labor with uterotonics requires monitoring of fetus and uterine activity in order to timely correct the plan of labor conduction. Keywords: activation of labor, oxytocin, uterine activity, umbilical cord blood, fetal hypoxia, asphyxia, hypoxia infants, fetal distress.
Применение окситоцина для стимуляции родовой деятельности прочно вошло в акушерскую практику. Однако оно сопровождается более высокой частотой развития дистресса плода, чем при родах без его использования. Средняя встречаемость гипоксии плода при родах через естественные родовые пути без медикаментов для родоактивации составляет 0,3-9,0% [1], а при индуцированных родах с использованием окситоцина - 5,5-17,8%, т.е.
в 2-3 раза чаще, чем в среднем в популяции 2.
Наиболее вероятный неблагоприятный фактор развития гипоксии плода в родах - длительность применения окси-тоцина. Она прямо связана с выраженностью патологии родовой деятельности. Но, возможно, существуют другие причины развития дистресса плода на фоне применения окситоцина в родах. В то же время в доступной литературе мы не нашли однозначного подтверждения приведенному выше предположению о зависимости времени введения окситоцина с
состоянием родившегося ребенка и описания условий родоразрешения, которые потенциально могли бы рассматриваться как неблагоприятные для прогноза здоровья новорожденного [12].
Цель исследования - определение факторов риска рождения плода в состоянии дистресса при применении ок-ситоцина во время родов в срок при доказанном благополучии плода в конце беременности и отсутствии заболеваний у матери, отрицательно влияющих на состояние плода.
Материалы и методы
Проведен анализ условий применения окситоцина у женщин, родивших здоровых детей и детей в состоянии гипоксии. Для уменьшения вероятности влияния других факторов на исход родов (срок гестации, хроническая гипоксия плода, сердечно-сосудистая патология у матери и пр.) критериями включения в исследование были роды в сроке гестации более 37 недель, масса новорожденных более 2500 г отсутствие патологии со стороны плода по данным ультразвукового исследования и нарушения маточно-плодово-плацентарного кровообращения по данным доплерометрии, физиологические сердечные ритмы у плода по данным кардиотокографии накануне родов. Критериями исключения из исследования служили значимые для развития плода соматические заболевания матери, осложнения беременности, сопровождавшиеся проявлениями фетоплацентарной недостаточности, и инфекционные заболевания.
К основной группе были отнесены те роды, которые закончились рождением детей с оценкой по шкале Апгар 7 баллов и менее в сочетании со значением рН менее 7,2 в крови артерии пуповины и/или капиллярной крови новорожденного. В контрольную группу включены роды, в ходе которых родились дети с оценкой по шкале Апгар 8 баллов и выше, показателями рН 7,2 и более в крови артерии пуповины и/или капиллярной крови новорожденного. Таким образом, различия между основной и контрольной группой относились только к состоянию родившегося ребенка, подтвержденные как оценкой по шкале Апгар, так и показателями кислотно-основного состояния плода и/или новорожденного.
Имевшиеся в историях родов записи сократительной деятельности матки были
проанализированы по качественным показателям токограмм: по форме, величине схваток, графическим особенностям линии токограмм.
Статистические различия между группами данных определяли с помощью и-теста Манна-Уитни, двусторонним вариантом точного критерия Фишера. Различия считали достоверными при значении р 0,05).
По перенесенным генитальным и экстрагенитальным заболеваниям, акушерскому, гинекологическому анамнезу различий между участницами основной и контрольной групп не было (р > 0,05). Группы также не отличались по длительности родов. В основной группе она составила в среднем 502 ± 50 мин, в контрольной - 468 ± 57 мин (р > 0,05).
Различия (р 0,05). Кроме того, в основной группе у 3 пациенток (ДИ 95% = 1,1-15,0%) до введения окситоцина был применен препедил-гель (р > 0,05).
В основной группе окситоцин был назначен при раскрытии акушерского зева 4,4 ± 0,1 см, в контрольной - при 6,5 ± 0,3 см (р 0,05).
В основной и контрольной группе имелись достоверно значимые отличия в оценке новорожденных по шкале Апгар (условие включения в исследование). Для основной группы она была 5,4 ± 0,40/7,5 ± 0,28, для контрольной - 8,0 ± 0,00/8,9 ± 0,11 (р 0,05). Более 4 ч окситоцин использовался у 16 женщин основной группы (ДИ 95% = 19,7-47%) и только у 4 в контрольной (ДИ 95% = 2,4-19,6%) (р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
3. Плод в родах с применением окси-тоцина хорошо компенсирует активированную препаратом сократительную деятельность матки при введении не дольше 3 ч, при полностью размягченной шейке матки и длительности безводного промежутка менее 6 ч. При необходимости более длительного применения окситоцина оправдано повторное обсуждение плана ведения родов. Риск неблагоприятного исхода родов для новорожденного резко возрастает, если это первые роды.
4. При ведении родов с применением утеротонических средств, необходим мониторинг состояния плода и маточной активности.
Таким образом, применение окси-тоцина во время родов сопровождается риском развития гипоксии плода и новорожденного. Поэтому оно должно обеспечиваться повышенным уровнем контроля состояния плода и маточной ак-
тивности и готовностью к своевременной коррекции плана ведения родов.
Л И Т Е Р А Т У Р А
1. Шабалов, Н.П. Неонатология / Н.П. Шабалов. -М.: Медпресс-информ, 2004. - Т. I. - 607 с.
2. Клиническое течение индуцированных родов / С.Л. Воскресенский [и др.] // Мед. панорама. -2011. - № 6. - С. 15-21.
3. Амонов, И.И. Ретроспективный анализ показаний и исхода индуцированных родов у женщин группы высокого риска / И.И. Амонов // Вестн. врача общ. практики. - 1998. - № 3. - С. 75-78.
5. Подготовка шейки матки к программированным родам. Медицинская технология / В.И. Краснополь-ский [и др.]; под общ.ред. В.И.Краснопольского. -М.: Медиабюро StatusPraesens, 2010. - 16 с.
6. Comparative routes of oxytocin administration in crated farrowing sows and its effects on fetal and postnatal asphyxia / D. Mota-Rojas [et al.] // Anim. Reprod. Sci. - 2006. - Vol. 92, N 1-2. - P. 123-143.
7. Calder, A. Induction of labour. Clinical guideline / A. Calder, Z. Alfirevic, J. Baxter. - London, 2008. - 105 p.
8. Egarter, C. Medizinische Methoden der Geburtseinleitung / C. Egarter, C. Schatten // Der Gynakologe. - 2004. - Vol. 37. - P. 321-329.
9. Births: final data for 2001 / J.A. Martin [et al.] // Nat. Vital. Stat. Rep. - 2002. - Vol. 51, N 2. - 103 p.
10. Listening to mothers II: Report of the Second National U.S. Survey of Women's Childbearing Experiences / E.R. Declerq [et al.]. - New York, Childbirth Connection, 2006. - 105 p.
11. World Health Organization. Appropriate technology for birth // Lancet. - 1985. - Vol. 2, N 8452. - P. 436-437.
12. Зеленко, Е.Н. Факторы риска перинатальной патологии / Е.Н. Зеленко // Мед. панорама. - 2006. -№ 4. - С. 50-55.
13. Юнкеров, В.И. Математико-статистическая обработка данных медицинских исследований /
В.И. Юнкеров, С.Г. Григорьев. - СПб.: ВМА, 2002. -266 с.
15. Лауреаты Нобелевской премии: энциклопедия / пер. с англ. - М.: Прогресс, 1992. - Т. 2. - 853 с.
16. Воскресенский, С.Л. Оценка состояния плода. Кардиотокография. Доплерометрия. Биофизический профиль: учеб. пособие / С.Л. Воскресенский. - Минск: Книжный Дом, 2004. - 304 с.
19. Bakke, P.C. Uterine activity: implications for the condition of the fetus / P.C. Bakker, H.P. van Geijn // J. Perinat. Med. - 2008. - Vol. 36, N 1. - P. 30-37.
21. Физиология человека / под ред. Р. Шмидта, Г. Тевса; пер. с англ. - 3-е изд. - М.: Мир, 2005. - Т. 2. - 314 с.
24. Loss of myometrial oxytocin receptors during labor with or without epidural analgesia: a prospective study / S. Phaneuf [et al.] // Acta Obstet. Gynecol. Scand. -2002. - Vol. 81, N 11. - P. 1033-1099.
25. Li, H. Acute increase of umbilical artery vascular flow resistance in compromised fetuses provoked by uterine contractions / H. Li, S. Gudmundsson, P. Olofsson // Early Human Development. - 2003. -Vol. 74. - P. 47-56.
26. Машковский, М.Д. Лекарственные средства. В 2 т. / М.Д. Машковский. - М.: Медицина, 2003.
Совокупность психологических характеристик личности, определяющих преимущественное развитие психосоматической или невротической патологии в условиях стресса
Одесский национальный университет им. И. И. Мечникова, Украина
Odessa National University of Mechnikov, Ukraine
Univers of psychological characteristic personality that determines the priority development of psychosomatic or neurotic pathology under stress
Резюме. В статье проводится сравнительный анализ комплекса психологических характеристик личности, определяющих преимущественное развитие психосоматической или невротической патологии в условиях длительно действующего психологического стресса. Ключевые слова: психосоматическая патология, неврозы, психологический стресс.
Summary. The article presents a comparative analysis of the complex psychological characteristics of the individual, determining the priority development of psychosomatic or neurotic pathology in the long-acting psychological stress. Keywords: psychosomatic pathology, neurosis, psychological stress.
Один из основателей психосомати- что прогресс в этой области требует при-ческого направления в медицине нятия основного постулата: психологиче-Ф. Александер был убежден в том, ские факторы, влияющие на физиологи-
ческие процессы, должны подвергаться настолько же подробному и тщательному изучению, как это принято при исследо-
Как работает окситоцин. Когда и как применяют окситоцин. Противопоказания при использовании окситоцина
Марина Ершова врач акушер-гинеколог, врач УЗ-диагностики
Для усиления сократительной активности матки при слабости родовой деятельности врачи-акушеры нередко используют различные препараты. Наиболее известным до сих пор остается окситоцин.

Как "работает" окситоцин?
Окситоцин — это сложный по структуре гормон, который образуется в головном мозге и выполняет в организме функции, связанные с родами и лактацией. Из головного мозга с током крови окситоцин попадает к органам-мишеням — матке и молочным железам, оказывая на них свое воздействие. Окситоцин оказывает стимулирующее влияние на гладкую мускулатуру матки, повышая ее сократительную активность, а также оказывает влияние на лактацию, поскольку, во-первых, незначительно усиливает секрецию пролактина — гормона, ответственного за выработку молока, а во-вторых, способствует сокращению миоэпителиальных клеток (клеток, окружающих альвеолы молочной железы, в которых вырабатывается молоко). Это приводит к "проталкиванию" молока из желез в протоки. Исследования последних лет показали, что окситоцин к тому же оказывает воздействие на психоэмоциональную сферу мужчин и женщин, вызывая более благожелательное расположение к другим людям и повышая доверие к незнакомцам, и самое главное, окситоцин участвует в формировании привязанности матери к ребенку сразу же после родов.
Концентрация окситоцина в крови не изменяется в различные фазы менструального цикла и мало изменяется в процессе беременности, оставаясь на небольшом уровне. К концу беременности количество окситоцина увеличивается и становится максимальным в ночное время, а днем снижается, именно поэтому роды чаще всего начинаются ночью. Во время родов концентрация окситоцина еще больше повышается и достигает максимума к концу второго и к третьему периодам родов.
Когда и как применяют окситоцин?
Вводится окситоцин только внутримышечно или внутривенно, реже подкожно, поскольку при приеме через рот он быстро инактивируется ферментами в желудочно-кишечном тракте. После внутривенного введения окситоцина утерокинетическое действие, т.е. действие, связанное с усилением сократительной активности матки, проявляется уже через 3-5 минут и продолжается примерно 3 часа. При введении окситоцина беременным до плода доходят незначительные его количества, и на плод он не оказывает какого-либо значительного воздействия. В организме женщины окситоцин быстро разрушается с помощью одноименного фермента — окситоциназы, находящегося в мышце матки, молочных железах и плаценте. Активность окситоциназы в течение беременности возрастает в 10 раз, что позволяет регулировать концентрацию окситоцина в мышце матки. Предполагается, что чувствительность матки к окситоцину также зависит от количества специфических окситоцин-чувствительных рецепторов миометрия, которое увеличивается в течение беременности, достигая максимума к началу родов.
Исходя из действия, оказываемого синтетическим окситоцином, и были разработаны показания для его применения. Большинство акушеров вполне справедливо придерживаются мнения, согласно которому окситоцин должен назначаться только с лечебной целью, а стимуляция родов для быстрого завершения нормально протекающей беременности, когда медикаментозного лечения не требуется, и стимуляция, выполняемая по желанию беременной женщины, категорически не приемлемы. Поэтому показания к назначению окситоцина в настоящее время определены достаточно четко.
Окситоцин назначается, во-первых, для инициации (вызывания) и стимуляции родовой деятельности по медицинским показаниям, т.е. в тех ситуациях, когда необходимо быстрое родоразрешение через естественные родовые пути из-за высокого риска развития осложнений у матери и плода. Это может произойти, например, при преждевременном излитии околоплодных вод и отсутствии схваток, поскольку в данной ситуации длительный (12 часов и более) безводный промежуток повышает риск инфицирования матки и плодных оболочек. Обязательно быстрое родоразрешение при тяжелом прогрессирующем гестозе беременности (состояние, которое чаще проявляется появлением отеков, белка в моче, повышением артериального давления) — при этом осложнении беременности страдает состояние и матери, и плода. Показанием для введения окситоцина является также выраженный резус-конфликт (при этом в организме матери вырабатываются антитела, которые разрушают красные кровяные клетки плода). Именно беременность является определяющим фактором в развитии этих состояний, эффективно лечить их можно только после родоразрешения. В перечисленных ситуациях окситоцин используется только, если шейка матки уже готова к родам — размягчена, укорочена, канал ее приоткрыт. Если шейка еще не готова, до введения окситоцина используют различные методы, направленные на ускорение созревания шейки.

Во-вторых, окситоцин применяют для стимуляции или повторного усиления родовой деятельности при ослаблении или прекращении сократительной активности матки, т.е. при слабости родовой деятельности. Слабость родовой деятельности — это состояние, при котором интенсивность, продолжительность и частота схваток недостаточны, поэтому сглаживание шейки матки, раскрытие шеечного канала и продвижение плода происходят замедленными темпами. Первичная слабость родовой деятельности развивается с самого начала родов, а вторичная — после периода длительной хорошей родовой деятельности. Диагностируют слабость родовой деятельности по замедленной динамике раскрытия маточного зева (менее 1-1,2 см в час) и по отсутствию продвижения плода по родовому каналу при соответствии размеров таза матери и плода. Длительное неподвижное стояние плода в полости малого таза может приводить к сдавлению мягких тканей матери с последующим возникновением у нее мочеполовых или кишечно-половых свищей и к неблагоприятному воздействию на головку плода вплоть до нарушения мозгового кровообращения и кровоизлияния в мозг. Своевременное назначение окситоцина при слабости родовой деятельности позволяет избежать подобных осложнений.
Немного истории
Окситоцин является первым гормоном, синтезированным искусственно. В 1953 г. американский ученый-химик Винсент Дю Виньо изучил строение окситоцина, а через год осуществил его синтез in vitro, т.е. в искусственных условиях вне живого организма, за что в 1955 г. получил Нобелевскую премию по химии. В настоящее время используют только синтетический окситоцин, а раньше применялся окситоцин, полученный от животных.
В послеродовом периоде окситоцин назначается в основном для сокращения матки с целью профилактики послеродовых (гипотонических) маточных кровотечений. С этой же целью при проведении кесарева сечения препарат вводят в мышцу матки.
Кроме того, после родов окситоцин применяют для профилактики и лечения лактостаза, так как он облегчает начальную эвакуацию молока из молочных желез в раннем послеродовом периоде при условии, что образование молока происходит нормально.
Осторожность необходима!
Но по каким бы показаниям ни назначался окситоцин, его применение допустимо только при адекватном врачебном контроле, причем применение окситоцина в качестве инициатора или стимулятора родов может осуществляться только в стационаре. При этом окситоцин вводится таким образом, что темпы открытия шейки матки не отличаются от таковых, наблюдаемых при нормальных родах, так как и для матери, и для плода чрезмерная стимуляция сокращений матки крайне опасна.
При назначении окситоцина всегда учитывают противопоказания к родостимуляции. Окситоцин противопоказан:
- при несоответствии размеров таза и головки плода, а также при неправильном положении плода, когда родоразрешение через естественные родовые пути невозможно — например, при крупном плоде, при гидроцефалии (патологии головного мозга плода), при поперечном положении плода, при узком тазе, лобном предлежании — когда головка плода расположена таким образом, что не может пройти через родовые пути; при предлежании пуповины (когда пуповина находится около выхода из шейки матки) или при ее выпадении, поскольку при этом роды через естественные родовые пути могут привести к гибели плода, а также при предлежании плаценты, т.к. данная ситуация угрожает развитием кровотечения и является показанием к кесареву сечению;
- при угрожающем разрыве матки, т.к. родостимуляция при этом может способствовать разрыву матки, что опасно и для жизни матери, и для жизни плода;
- при наличии на матке рубцов, в том числе и рубцов после кесарева сечения и миомэктомии (операции по удалению узлов доброкачественной опухоли матки — миомы), т.к. возможна несостоятельность рубцов, а следовательно, угроза разрыва матки;
- при наличии препятствий для родоразрешения через естественные родовые пути, например при опухоли шейки матки, атрезии (заращении шейки матки) и ее рубцовых изменениях, которые препятствуют открытию шейки матки;
- при наличии данных о повышенной чувствительности к окситоцину у данной пациентки (имеются данные о гиперстимуляции матки окситоцином в предшествующих родах);
- при незрелой шейке матки.
С особой осторожностью решают вопрос о назначении окситоцина при многоплодной беременности и миоме матки.
Крайне осторожно используют окситоцин и при наличии у плода признаков гипоксии — недостаточного поступления кислорода, так как при использовании окситоцина схватки становятся чаще и продолжительнее, а во время схваток значительно ухудшается кровоснабжение плаценты.
Для профилактики осложнений от применения окситоцина строго соблюдают дозировку препарата и режим введения. Доза вводимого окситоцина зависит от показаний к его назначению. Для инициации родов, как правило, требуется большая доза, а для усиления схваток — меньшая. Скорость введения препарата постепенно увеличивают с нескольких капель до десятков капель в минуту до установления энергичной родовой деятельности. При развитии достаточной родовой деятельности скорость введения раствора окситоцина уменьшают до минимальной поддерживающей дозы. Предпочтение отдают способам введения с помощью перфузионных насосов, так называемых инфузоматов — специальных приборов, позволяющих точно дозировать лекарственные препараты и поддерживать постоянную заданную скорость введения лекарства.
В течение всего периода введения окситоцина для контроля родовой деятельности и состояния плода акушеры определяют силу сокращений матки и частоту сокращений сердца плода. Для этого, как правило, осуществляется непрерывный мониторный контроль с помощью КТГ (кардиотокографии). Кардиотокограф одновременно регистрирует на бумаге частоту, амплитуду схваток и то, как они влияют на частоту сердечных сокращений плода. При ухудшении состояния плода, которое диагностируется по изменению его сердцебиения, и при отсутствии условий для быстрого родоразрешения через естественные родовые пути, а также при неэффективности родостимуляции производят кесарево сечение.
Марина Ершова
Врач акушер-гинеколог, г. Москва
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Читайте также:

