При остром пиелонефрите медсестра рекомендует пациенту лекарственные травы
Обновлено: 07.07.2024
Режим дня
В острый период пиелонефрита постельный или полупостельный режим.
Соблюдение режима дня с достаточным сном.
Пребывание на свежем воздухе не менее 4—5 часов.
Проветривание помещений.
Обильное питье
Рекомендуются сладкие напитки (компоты, кисели, некрепкий чай), фруктовые и овощные соки.
Детям первого года жизни — 200—400 мл/сутки.
С 1 года до 3 лет — 1 литр.
С 4 до 7 лет — 1,5 литра.
Взрослым и детям старше 7 лет — 1,5—2 литра.
Режим мочеиспусканий
Соблюдение режима регулярных мочеиспусканий каждые 2—3 часа.
Забота о себе
Избегайте переохлаждения, переутомления, большой физической нагрузки.
Через 2 недели от начала обострения пиелонефрита рекомендуется курс лечебной физкультуры.
Режим питания и диеты
Прием пищи: 4—5 раз в день в одни и те же часы.
Приготовление пищи: в отварном виде и на пару.
Больным, перенесшим пиелонефрит, показана молочно-растительная и щадящяя капустно-картофельная диета.
Разрешается: хлеб чёрствый, вегетарианские супы, нежирные отварные мясные и рыбные блюда, овощи (капуста, картофель, свекла, морковь, помидоры, тыква, кабачки), разнообразные крупы, яйца всмятку.
Запрещаются: любые острые и жареные блюда, копчености (ветчина, колбасы), пряности, наваристые супы, консервы, соленые и маринованные овощи, майонез, кетчуп, горчица, чеснок, лук, бобовые, газированные напитки и алкоголь.
Постоянное наблюдение у нефролога
Регулярное диспансерное наблюдение врача с контролем анализа мочи, функционального состояния почек.
Лечение хронических очагов инфекции: гайморит, хронический тонзиллит, кариес и прочих.
Витаминотерапия
Преимущественно витамины А, Е и витамины группы В.
Лечение и профилактика инфекций почек и мочевых путей (по назначению врача)
Общие рекомендации пациентам с обменными нефропатиями и мочекаменной болезнью
Свидетельство и скидка на обучение каждому участнику
Пособие составлено в соответствии с требованиями Государственного стандарта, содержанием рабочей программы и календарно-тематического плана.
Цель создания разработки – обновить учебно-методическое обеспечение дисциплины, обеспечить стандарт качества обучения студентов.
В соответствии с требованиями современной дидактики содержание пособия имеет блочную структуру.
Методическое пособие состоит из блоков:
блока самостоятельной работы.
Технологическая карта занятий освещает:
краткое оснащение занятия.
Оснащение занятия включает документальное, предметное, техническое и
Ход занятия отражает этапы занятия и ориентировочное планируемое время на их реализацию.
Для определения исходного уровня предлагаются вопросы графического диктанта, тестовые задания, контрольные вопросы. Информационно-обучающие материалы, включают основные сведения по данной теме, содержат иллюстрации. Данный материал может быть использован для самостоятельной работы студентов.
Блок контролирующих материалов включает в себя:
В заключительной части занятия приводится задание для самостоятельной внеаудиторной работы, дальнейшей работы для формирования устойчивых знаний студентов пройденного материала.
Содержание методического пособия. стр.
1. Методический блок . 2
1.1 Технологическая карта . 6-8
1.2 Структура (ход) занятия. 9
1.3 Оснащение занятия. 10
1.4 Междисциплинарные связи. 10-11
1.5 Мотивация. 11
2. Информационно-обучающий блок. 11
2.1 Список сокращений . 11
2.2 Словарь терминов . 12-13
3. Манипуляционный блок. 14-16
3.1 Алгоритмы сестринских вмешательств. 14
3.2 Лабораторные методы исследования и подготовка к ним
4. .Блок контроля . 17
4.1 Блок контроля исходного уровня. 17
4.1.1 Графический диктант. 17
4.1.2 Контрольные вопросы. 18
4.1.3 Тестовый контроль исходного уровня . 20
4.2 Блок контроля эффективности обучения. 24
4.2.1 Тестовый контроль для закрепления темы. 24
4.2.2 Контрольные вопросы. 29
4.2.3 Проблемно-ситуационные задачи. 30-34
5. Блок самостоятельной работы. 35
6.1 Водный баланс. . 37
6.2 Диурезный лист. 38
6.3 Показатели нормальной мочи . 38
6.4 Сестринский процесс. 40
8. Критерии оценки выполнения практических манипуляций. 46
9. Список используемой литературы. 49
Дисциплина: Сестринское дело в терапии
Тема занятия: Организация сестринского процесса при заболеваниях органов
Вид занятия: (тип урока): практическое занятие
Место проведения занятия: учебная комната, палаты в терапевтическом отделении Райчихинской городской больницы
Общая цель: студент должен уметь осуществлять сестринский процесс.
Знать: этиологию, факторы риска, клинические проявления, особенности лечения и ухода за пациентом с заболеваниями органов мочевыделения.
Провести первичную сестринскую оценку состояния пациента с заболеванием органов мочевыделения, выявить проблемы (настоящие и потенциальные), определить цели сестринского вмешательства (краткосрочные и долгосрочные).
Составить план сестринского ухода с мотивацией.
Выполнять назначения врача.
Оказывать неотложную доврачебную помощь.
Обеспечить инфекционную безопасность пациента и медицинской сестры.
Провести текущую и итоговую оценку эффективности сестринского вмешательства.
Обеспечение занятия.
А. Наглядные пособия: таблицы, рентгенологические снимки почек, медицинская документация (медицинские карты стационарных больных, направления и бланки анализов).
ТСО: компьютер, мультимедийный проектор.
Б. Раздаточный материал. Тестовые задания, ситуационные задачи.
Междисциплинарные связи
Обеспечивающие : анатомия и физиология, фармакология, микробиология, здоровый человек и его окружение, основы сестринского дела.
Обеспечиваемые : безопасность жизнедеятельности и медицина катастроф
ОСД: общение; первичная сестринская оценка, сестринский диагноз, планирование сестринского ухода и оценка его эффективности.
Анатомия и физиология: анатомическое строение и функции МВС.
Медицинская генетика: значение наследственности при заболевании органов МВС.
Микробиология: свойства возможных возбудителей, пути передачи и распространения.
Фармакология: группы препаратов, их действие на организм пациента, особенности приема.
Здоровый человек и его окружение: АФО органов мочевыделения, общение.
СД в терапии: основные принципы ухода за нефрологическими больными, диеты.
Заболевания мочевыделительной системы часто приводят к инвалидизации людей. Работа сестры весьма ответственная и компетентной сестрой может быть только человек, любящий свое дело и внимательно относящийся к больному. Сестра должна обладать достаточными медицинскими знаниями, умением и навыками. Современная квалифицированная медицинская сестра должна уметь осуществлять наблюдение и уход за пациентами с заболеваниями почек и мочевыводящих путей, должна знать особенности работы с нефрологическими больным, уметь правильно оценивать наиболее важные симптомы и оказывать неотложную доврачебную помощь
Медицинская сестра самостоятельно не лечит больного, но ее роль очень велика, так как, находясь, все время около пациента, она должна замечать все изменения, происходящие в его состоянии, уметь оценить их и проанализировать. Любое заболевание мочевыделительной системы предусматривает свои особенности сестринского ухода и лечения. Медицинская сестра, основная обязанность которой состоит в уходе за больным, обязана не только знать все правила ухода с заболеваниями органов мочевыделительной системы, но и умело выполнять назначения врача. Проводя подготовку пациента, медицинская сестра должна ясно представлять назначенное больному обследование, уметь психологически подготовить. Достоверность результатов лабораторных и инструментальных исследований зависит от того, насколько правильно и своевременно была проведена подготовка. От профессиональной деятельности медицинской сестры во многом зависит эффективность лечения.
Что такое пиелонефрит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Закуцкий А. Н., уролога со стажем в 16 лет.
Над статьей доктора Закуцкий А. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
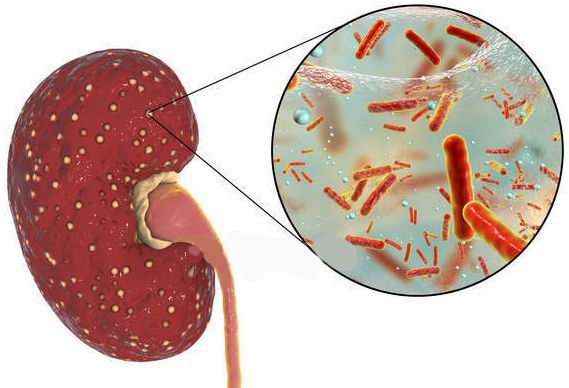
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк. [4]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого пиелонефрита
Для острого пиелонефрита типично сочетание высокой температуры с болями в области воспалённой почки. Если почка располагается на своём месте, то боль беспокоит в проекции рёберно-позвоночного угла. При опущении почки боль возникает по фланкам живота. Пиелонефрит может затрагивать как одну почку, так и обе почки, соответственно боль может беспокоить как с одной стороны, так и с обеих сторон одновременно.
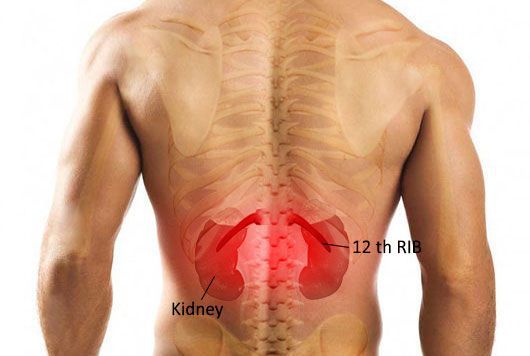
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря. [1] [4]
Патогенез острого пиелонефрита
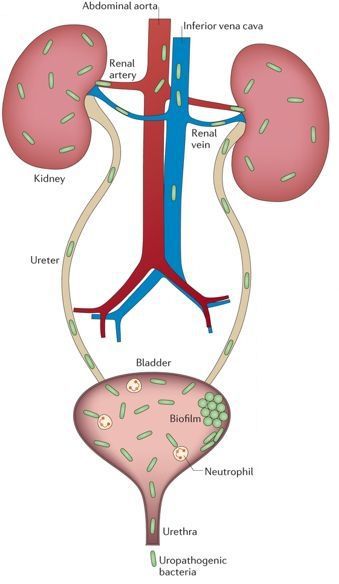
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь. [8]
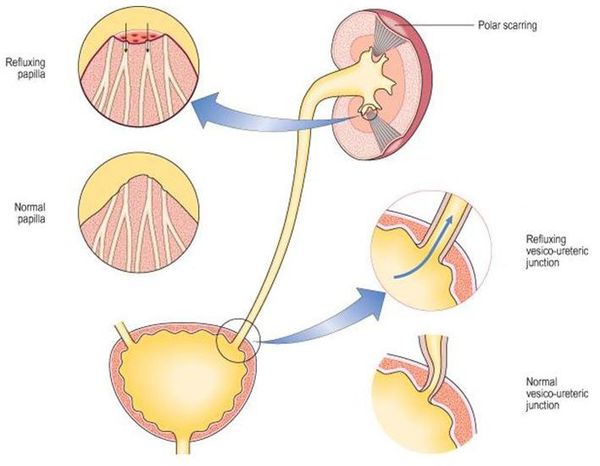
Классификация и стадии развития острого пиелонефрита
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
- апостематозный пиелонефрит;
- абсцесс почки;
- карбункул почки;
- некротический папиллит;
- эмфизематозный пиелонефрит.
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
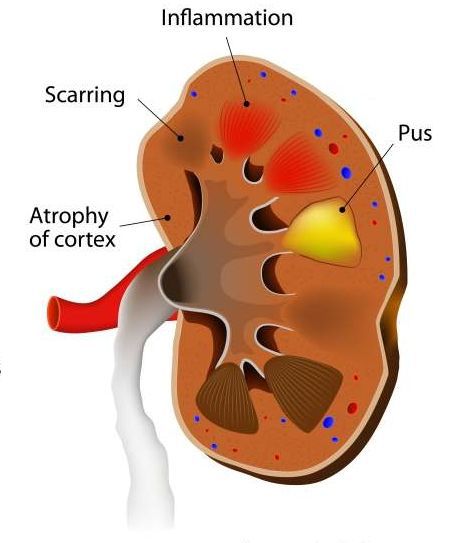
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.
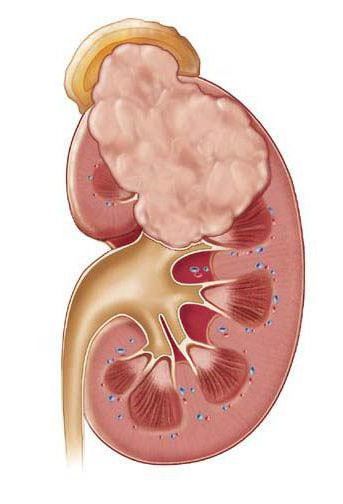
Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек. [4]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита. [10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки. [7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита. [4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
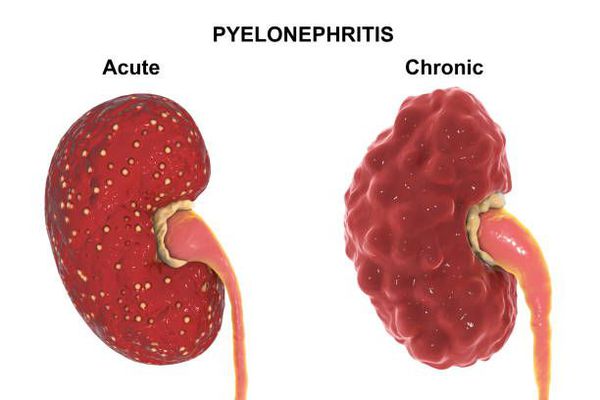
Диагностика острого пиелонефрита
Минимальный объём обследований:
- общий анализ мочи;
- посев мочи на флору с определением чувствительности к антибиотикам;
- клинический анализ крови;
- анализ крови на креатинин;
- УЗИ почек и мочевого пузыря.
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
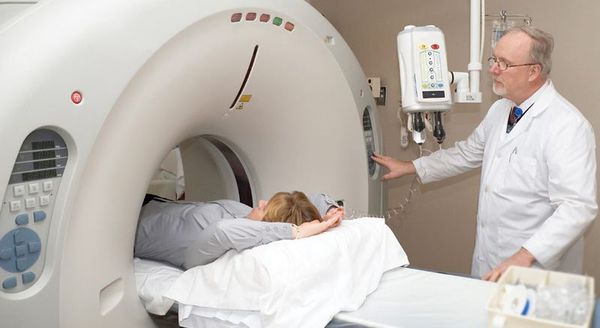
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом. [2] [4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения. [4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов. Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов. [6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях. В целом выбор антибиотика — на усмотрение лечащего врача. [9]
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
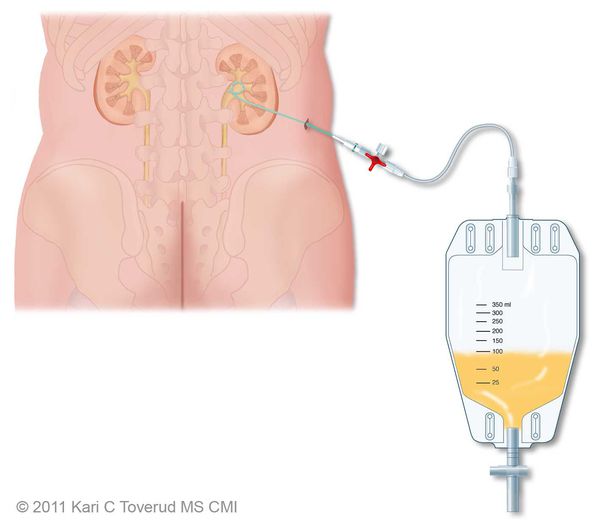
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки. [4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета. [5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения. [4]
В каждой тысяче взрослых ежегодно один человек болеет острым пиелонефритом, три из четверых переболевших могут навсегда забыть о болезни, а четвертый болеет всю оставшуюся жизнь, неуклонно стремясь к почечной недостаточности и пересадке почки при двусторонней инфекции.
Когда пиелонефрит нельзя лечить дома?
Всех больных острым пиелонефритом госпитализируют для выявления процесса, мешающего пассажу мочи. Амбулаторно лечат только в случае неосложненного воспаления почки при абсолютной уверенности, что ничего не мешает моче течь по природой заведенному пути.
Абсолютно показано лечение в стационаре:
- при единственной почке или наличии второй нездоровой,
- клинических признаках гнойного воспаления и септической реакции,
- при иммунодефиците и отсутствии реакции на лечение антибиотиками.


Какие лекарства назначают при остром пиелонефрите?
Без антибиотиков при любом по тяжести воспалении почки обойтись невозможно. Правильный подбор лекарства зиждется на выявлении возбудителя инфекции в моче и определении его устойчивости и чувствительности к антибиотикам. В большинстве случаев, начальную терапию начинают без результатов анализов – эмпирически. Когда лаборатория подготовит ответ, то лекарственное лечение будет скорректировано.
Диагностика воспаления почек по анализу мочи
Первый способ подтвердить клиническое подозрение на инфекцию – сделать общий анализ мочи. В моче будет много лейкоцитов, преимущественно нейтрофильных и палочкоядерных, сопровождающих любое воспаление. Не исключено наличие белка и немного эритроцитов, щелочная рН. В общем, воспалительная реакция мочи при сочетании с характерными симптомами заболевания вполне способны подтвердить диагноз, тем не менее, это совершенно неспецифические изменения могут быть при множестве болезней.
При пиелонефрите в мочевом осадке должны быть бактерии - более 10 тысяч в миллилитре. Анализ на микрофлору – бактериологический позволит выявить возбудителя и подобрать прицельную антибактериальную терапию.
При острой инфекции до получения результатов уже должно проводиться лечение лекарствами широкого спектра, подавляющими наиболее распространённых инфекционных агентов. При получении бактериологических результатов терапию скорректируют.
При хроническом процессе лечение должно начинаться только после выявления конкретного виновника проблемы, что позволяет получить лучший результат.
Диагностика пиелонефрита по анализу крови
Диагностика воспаления почек по общему анализу крови по специфичности стремится к нулю. Будет много лейкоцитов, с преимущественной долей нейтрофильных форм, палочкоядерных особенно, ускорение реакции оседания эритроцитов (СОЭ). Это типичное состояние крови при любой инфекции, доказательство того, что в организме идет воспалительный процесс, но для выставления диагноза пиелонефрита этого недостаточно.
Биохимический анализ покажет функциональные возможности парного органа, только если нарушения значительны.
Читайте также:

