Бак посев на демодекс
Обновлено: 05.10.2024
Демодекоз вызывают клещи рода folliculorum и brevis. Это паразитические клещи, поражающие кожу, волосяные фолликулы, чаще всего ресниц и бровей. Основное место обитания обычно кожа лица, особенно места с высокой концентрацией сальных желез. Клещи очень маленьких размеров, обычно взрослая особь не превышает даже 0,5 мм. Размножаются клещи путем отложения самками оплодотворенных яиц в сальных железах. Так как их размеры минимальны, в одном фолликуле одновременно могут расти около 20 клещей. Следует отметить, что при отсутствии клинических проявлений заболевания допускается “здоровое носительство” небольшого количества клещей. Есть данные о том, что их количество с возрастом увеличивается, и, например, в пожилом возрасте они могут встречаться почти у каждого. Более того, выделяют предрасполагающие к развитию демодекоза факторы, помимо возраста. Так, снижение иммунитета часто провоцирует заболевание при наличии изначально “здорового носительства”. Также иные воспалительные заболевания кожи могут привести к развитию клинической картины демодекоза, которая обычно очень разнообразна. Симптомами заболевания могут быть покраснения участков кожи, образование угрей, шелушение, поражение ресниц и бровей, их выпадение, образование корочек между волосками. У детей и пожилых людей часто развивается блефароконъюнктивит, который сопровождается зудом и резью в области глаз, чувством песка в глазах. Осложнением такого заболевания может стать снижение остроты зрения, присоединение фолликулита.
Диагностика демодекоза в последнее время стала возможной благодаря возможности проведения микроскопического исследования соскобов, полученных с поверхности кожи, ресниц и межресничного пространства, бровей. Обычно исследование проводится с целью дифференциальной диагностики блефаритов, конъюнктивитов. Выявление клеща помогает врачу решить вопрос о терапии, которая обычно включает ряд препаратов для местного применения.
Подготовка
Накануне взятия материала не рекомендуется использовать декоративную и лечебную косметику.
Анализ на демодекс позволяет выявить подкожного клеща из рода Demodex, вызывающего один из видов дерматоза (демодекоз).
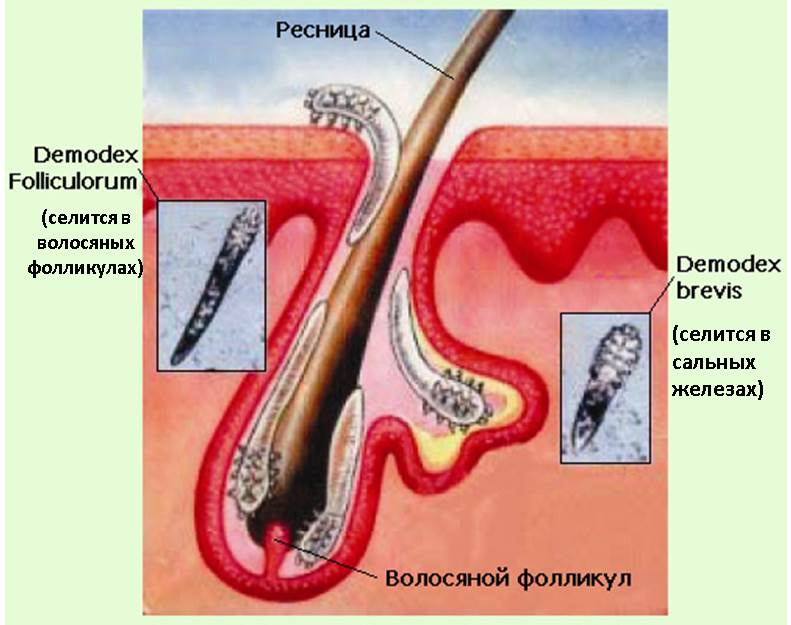
Клещ демодекс
Клещ демодекс (или железница угревая) имеет очень маленькие размеры (от 0,2 до 0,5 мм), селится преимущественно в сальных железах и волосяных фолликулах, и невооруженным глазом обнаружен быть не может.
Демодекс считается условно-патогенным микроорганизмом, то есть его можно обнаружить на коже здорового человека. Но при определенных условиях (снижение иммунитета, нарушение обмена веществ, эндокринные заболевания, заболевания желудочно-кишечного тракта) клещ активизируется, что приводит к развитию демодекоза.
Когда назначается анализ на демодекс
Анализ на демодекс назначается при хроническом дерматозе со следующими симптомами:
-
лица и век, усиливающийся к вечеру;
- покраснение и воспаление кожи; кожа становится бугристой, появляются узелки(папулы), напоминающие угревую сыпь;
- при поражении век края век могут воспаляться, выделяется слизь, на ресницах появляются белые чешуйки.
Клещ демодекс питается содержимым сальных желез, поэтому чаще всего поражается кожа в тех местах, где сальных желез больше всего – крылья носа, носогубный треугольник, подбородок.
Анализ на демодекс позволяет диагностировать демодекоз, то есть установить, что причиной дерматоза в данном случае является именно клещ демодекс, и назначить правильное лечение.
Как проводится анализ на демодекс
Биологическим материалом для анализа на демодекс является соскоб с кожи. При поражении век на анализ берутся ресницы (4-6 ресниц с каждого века).
Биологический материал помещается в специальный раствор и рассматривается под микроскопом (проводится микроскопическое исследование).
Забор биологического материала для анализа производит врач-дерматолог. Исследование проводится в лаборатории. При необходимости анализ на демодекс может выполнен в режиме CITO (т.е. срочно).
Расшифровка анализа на демодекс
Результат анализа считается положительным, если в пробе обнаруживается сам клещ или его яйца. Если обнаруживаются только оболочки яиц, необходимо будет сдать анализ на демодекс еще раз.
Подготовка к анализу на демодекс
Для того чтобы правильно сдать анализ на демодекс, необходима минимальная подготовка: в течение суток перед анализом не следует умываться. Также нельзя пользоваться косметическими средствами (лучше прекратить использование косметики за несколько дней до сдачи анализа).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
В статье даны общие рекомендации по взятию и приготовлению материала для микроскопического выявления микроскопического клеща Demodex. Просим тщательно соблюдать данные рекомендации для повышения точности исследования.
Отбор материала для микроскопического выявления клещей Demodex осуществляется следующими методами:
Соскоб с кожи
Для обнаружения Demodex на коже осторожно берется соскоб с поражённых участков при помощи скальпеля, или же с помощью специального прибора выдавливается содержимое угрей. Далее материал помещают на предметное стекло, добавляют каплю глицерина, накрывают другим предметным стеклом, и в таком виде доставляют в лабораторию.
Ресничная проба
Для ресничной пробы с каждого глаза при помощи пинцета берётся 8 ресниц — 4 с верхнего века, и 4 — с нижнего века. Ресницы помещаются на предметное стекло, добавляют каплю глицерина и накрывают другим предметным стеклом. Далее полученный материал транспортируется в лабораторию.
Существует ещё один метод обнаружения клеща — при помощи прозрачной клейкой ленты. Кусочек ленты вечером, перед сном, приклеивается на поражённые участки кожи. Утром лента отклеивается, помещается между двумя предметными стеклами, и транспортируется в лабораторию.
ПЦР-исследования крови, мочи, фекалий, мокроты, мазков из полости рта и носоглотки
В материале даны общие рекомендации по взятию материала для исследований методом ПЦР. Просим тщательно соблюдать данные рекомендации для повышения точности исследования.
Кровь (плазма), сыворотка крови
Пробы крови (плазмы) используют при проведении качественных и количественных исследований ДНК или РНК возбудителей заболеваний человека. Взятие крови производят натощак или через 3 часа после приема пищи из локтевой вены одноразовой иглой в пробирки с К3-ЭДТА. Пробирку закрывают крышкой и аккуратно переворачивают несколько раз для полного растворения антикоагулянта.
Гепарин в качестве антикоагулянта использовать нельзя!
Образцы крови с ЭДТА можно хранить при температуре +2. +8°C в течение 1 суток для качественного и количественного определения ДНК (РНК) инфекционных агентов. Недопустимо замораживание образцов цельной крови!
Для анализа отбирают первую порцию утренней мочи в количестве не менее 20-30 мл в сухой стерильный контейнер ёмкостью 50 мл.
Такие образцы мочи можно хранить при температуре +2. +8°C в течение 1 суток; при температуре –20°C — в течение 1 недели. Допускается однократное замораживание и оттаивание материала.
Фекалии
Для ПЦР-диагностики используют пробы фекалий массой (объемом) примерно 1-3 г (1-3 мл). Пробу переносят в специальный стерильный контейнер.
Исследование ректальных мазков для ПЦР исследований неинформативно из-за низкого содержания возбудителей.
Образцы нативных фекалий можно хранить до доставки в лабораторию: при комнатной температуре — в течение 6 часов; при температуре +2. +8°C — в течение 3 суток.
Мокрота
Взятие материала осуществляют в количестве не менее 1 мл в одноразовые градуированные стерильные флаконы с широким горлом и завинчивающимися крышками объемом не менее 50 мл.
Мокроту допускается хранить до доставки в лабораторию: при комнатной температуре — в течение 6 часов; при температуре +2. +8°C — в течение 3 суток; при температуре –20°C — в течение 1 недели. Допускается однократное замораживание и оттаивание материала.
Мазки из полости носа, ротоглотки
Мазки (слизь) берут сухими стерильными ватными тампонами на пластиковой основе. Тампон вводят легким движением по наружной стенке носа на глубину 2-3 см до нижней раковины, затем тампон слегка опускают книзу, вводят в нижний носовой ход под нижнюю носовую раковину, делают вращательное движение и удаляют вдоль наружной стенки носа. После взятия материала тампон (рабочую часть зонда с ватным тампоном) помещают в стерильную одноразовую пробирку. Пробирка в необходимых случаях может содержать соответствующую транспортную среду. Пробирку плотно закрывают крышкой.
Такие пробы могут хранится до доставки в лабораторию: при температуре +2. +8°C — в течение 3 суток; при температуре –20°C — в течение 1 недели. Допускается однократное замораживание и оттаивание материала.
Клинические и биохимические анализы мочи
В материале даны общие рекомендации по сбору материала для клинических и биохимических исследований мочи. Просим тщательно соблюдать данные рекомендации для повышения точности исследования.
Накануне сдачи анализа рекомендуется не употреблять овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь и пр.), не принимать диуретики.
Перед сбором мочи производится тщательный гигиенический туалет половых органов. Женщинам не рекомендуется сдавать анализ мочи во время менструации.
Для клинических и большинства биохимических анализов мочи собирают примерно 50 мл утренней мочи в одноразовый пластиковый контейнер. Для правильного проведения исследования при первом утреннем мочеиспускании небольшое количество мочи (первые 1-2 с) нужно выпустить в унитаз, а затем, не прерывая мочеиспускания, подставить контейнер для сбора мочи, в который собрать приблизительно 50 мл мочи. Сразу после сбора мочи контейнер плотно закрывают завинчивающейся крышкой.
Для исследования экскреции микроальбумина, кальция, фосфата, оксалата, меди используется проба суточной мочи.
Первую порцию мочи после пробуждения не собирают. Сразу после мочеиспускания засекают время и, начиная со следующего мочеиспускания, собирают мочу в течение суток.
Для сбора мочи используется контейнер с крышкой, который между мочеиспусканиями хранят на нижней полке холодильника. Консерванты в контейнер не добавляются. Объём собранной мочи измеряют с точностью 50 мл, на исследование отбирают 30-50 мл мочи в одноразовый пластиковый контейнер. В направлении на исследование указывают суточный объём мочи.
Бактериологические исследования
В этой статье изложены основные положения по взятию материалов для бактериологического исследования. Безусловно, мы осветили далеко не все тонкости взятия материала, но соблюдение хотя бы этих основ обеспечит лабораторию адекватным материалом, а врача — полноценными результатами бактериологического исследования.
Общие требования
Из множества важных и нужных требований особое внимание обращаем на следующие условия:
- Микроорганизм должен быть взят из зоны поражения — там где предполагается воспалительный процесс.
- В материал не должна быть занесена посторонняя флора, т.е. руки должны быть стерильными, инструмент для взятия — стерильным, желательно одноразовым.
- Условия транспортировки должны обеспечивать выживание даже капризного микроорганизма в течение всего времени транспортировки в лабораторию.
Лучшим вариантом является использование разовых систем транспортировки, содержащих одну из транспортных сред — Эймса, Стюарта или Кэри-Блейра. Каждая из этих сред выпускается в варианте с активированным углем или же без угля. Уголь необходим для сорбции токсинов, снижающих жизнеспособность микробов. Так, посевы на гонорею рекомендуется брать только в среды с углем. Биологический материал погружают в столбик среды таким образом, чтобы он не оставался на её поверхности. Среда предупреждает гибель микробных клеток, сохраняет их жизнеспособность, но в то же время препятствует размножению микроорганизмов, что исключает или существенно ограничивает преимущественный рост менее требовательных микроорганизмов при ассоциативной микрофлоре. Транспортировать и хранить взятый материал в лабораторию лучше всего при температуре 10-20°С, не подвергая сильным температурным колебаниям, прямому солнечному свету.
- Необходимо правильно и полно заполнять направления, не ограничиваясь поверхностными данными — номером пробы и Ф.И.О. Чем больше вводных данных получит врач-бактериолог, тем больше пользы принесет больному и вам его ответ. Помните, что для предотвращения загрязнения направление всегда транспортируется отдельно от материала.
- Пробы биоматериала следует брать до начала антибактериальной терапии. Если пациент уже начал прием препаратов, а посев очень хочется взять (именно хочется, поскольку диагностическая ценность в таком случае падает в разы), старайтесь делать это перед приемом очередной дозы препарата.
Техники взятия мазков для посева
Мы остановимся только на видах посевов, использующихся в поликлинических условиях.
- Материал из ран берут стерильным зондом, по возможности, из более глубоких отделов, очистив рану от отмерших тканей, т.к. верхние отделы могут содержать сапрофитную микрофлору. Взятый материал помещают в пробирку с транспортной средой.
- Мазок из зева берется натощак стерильным зондом с воспаленных участков, при налетах (по краю их) и при наличии пленок — из глубины крипт миндалин, задней стенки глотки, дужек, языка. Взятый материал помещают в пробирку с транспортной средой.
- Мазок из носа, уха берется стерильным зондом. Взятый материал помещают в пробирку с транспортной средой.
- Мазок с конъюнктивы глаза берется врачом-офтальмологом специальным глазным шпателем. Взятый материал помещают в пробирку с транспортной средой.
- Материал из уретры у мужчин берут стерильным зондом, производя соскоб на глубине 3-4 см. Взятый материал помещают в пробирку с транспортной средой.
- Материал из уретры у женщин берут стерильным зондом, вводимым на глубину 1,5‐2 см. Зонд с материалом помещается в пробирку с транспортной средой.
- Материал из цервикального канала шейки матки берут с помощью стерильного зонда, вводя его в цервикальный канал на 1-1,5 см, и, осторожно поворачивая, вынимают, не прикасаясь к стенкам влагалища, после чего помещают в транспортную среду. Материал, взятый в транспортные контейнеры со средами Эймса или Стюарта, хранится при комнатной температуре и доставляется в лабораторию в течение 1-2 суток с момента взятия.
Посев мочи на уропатогенную флору
Исследование микрофлоры мочи проводится в средней порции утренней мочи после тщательного туалета наружных половых органов. Мочу собирают в стерильный стакан с крышкой в количестве не менее 3-5 мл, и доставляют в лабораторию в течение 1,5-2 часов. Длительное хранение мочи при комнатной температуре до исследования приводит к изменению физических свойств, разрушению клеток и размножению бактерий, что может привести к ложноотрицательному или недостоверному результату исследования.
Взятие материала для исследования должно выполняться до начала приема антибиотиков и антибактериальных препаратов или проводиться в интервалах между курсами лечения. Нельзя сдавать мочу на посев женщинам во время месячных. Нельзя использовать для бактериологического исследования мочу из мочеприемника и подкладного судна.
Кал на дисбактериоз
Материалом для исследования на дисбактериоз кишечника служит утренний кал, помещённый в специальный контейнер с помощью мерной ложки, вмонтированной в крышку контейнера. Количество материала для исследования — примерно 2 г (3 лопатки). Если фекалии содержат слизь, кровяные или белые прожилки, предпочтительно именно этот участок брать в качестве материала для анализа. Взятый материал доставляется в лабораторию не позже 1,5 часов с момента дефекации.
Клинические мазки из урогенитального тракта
В материале даны общие рекомендации по взятию мазков из урогенитального тракта для микроскопических исследований. Просим тщательно соблюдать данные рекомендации для повышения точности исследования.
Приготовление мазка — это нанесение отделяемого, полученного с поверхностей слизистых оболочек, на предметное стекло. Микроскопическое исследование включает не только идентификацию эпителия, микроорганизмов и других морфологических частиц, но также оценку их количества и соотношения. Качество мазка зависит от физиологического состояния пациента на момент взятия мазка. Наиболее информативным может быть клинический материал, если он получен при следующих условиях:
- мазки взяты при наличии клинических признаков заболевания;
- пациент не использовал местного лечения минимум в течение последних 48–72 часов;
- у женщин при исследовании материалов из урогенитального тракта взятие образцов желательно проводить приблизительно в середине менструального цикла (если заболевание не имеет явных проявлений) или в дни, когда нет кровянистых выделений (при обострении процесса);
- у мужчин при исследовании материалов взятие образцов из уретры необходимо проводить при условии задержки мочеиспускания не менее 3–4 часов;
Перед взятием образца важно понимать, какой материал должен быть взят, и что предполагается обнаружить. Обычно во время обследования пациента необходимо брать несколько клинических образцов (не только для микроскопии, но также и для других лабораторных исследований). Важно помнить, что:
- Материал из уретры для микроскопического исследования берется раньше всех других уретральных образцов или сразу же после взятия выделений или проб для культурального исследования на гонококки.
- Материал для приготовления нативного мазка из влагалища берется раньше всех других вагинальных проб. Участок влагалища, с которого нужно взять пробу, зависит от клинической ситуации. Если имеются обильные выделения и подозревается трихомонадная или кандидозная инфекция, образец берется из заднего свода, где концентрация предполагаемого инфекционного агента наибольшая. Если количество выделений обычное, образец следует брать с боковой стенки влагалища. Этот клинический материал даст наиболее надежную информацию о состоянии влагалища в данный момент.
- Образец из шейки матки для микроскопического исследования берется раньше всех других цервикальных образцов или сразу же после взятия мазка для культурального исследования на гонококки.
- Предметные стекла должны быть сухими, чистыми, не поцарапанными (оптимально применять новые стекла для каждого нового пациента).
- Мазок наносится тонким слоем только на одну сторону предметного стекла.
- Если количество материала небольшое, или Вы хотите поместить на одно стекло несколько образцов материала из разных локализаций у одного пациента, материал должен наноситься ближе к центру стекла в заранее обозначенных областях.
- Физиологический раствор должен быть теплым (оптимально 37°С). Эта температура позволяет легче распознать подвижные трихомонады.
Клинический материал можно получать с помощью пластиковой бактериологической петли или ватного/дакронового тампона. Предпочтение во всех случаях следует отдавать дакроновым тампонам. При использовании бактериологической петли материал наносится на предметное стекло штриховыми движениями тонким слоем. Ватный/дакроновый тампон прокатывается по стеклу для перенесения материала. Все мазки, приготовленные для направления в лабораторию, должны быть высушены на воздухе, промаркированы и, при необходимости, зафиксированы.
Взятие материала для микроскопии нативных препаратов
Для микроскопии влажных нативных препаратов используется отделяемое влагалища у женщин. У мужчин прямая микроскопия влажных мазков проводится при наличии обильных выделений из уретры с исследованием свободного отделяемого или смыва.
Вагинальный образец для приготовления влажного (нативного) мазка берется в зеркалах бактериологической петлей объемом 10 мкл с определенного анатомического участка (задний или боковой свод). Материал из уретры берется бактериологической петлей объемом 1 мкл. Из препуциального мешка материал берется ватным/дакроновым тампоном.
На предметное стекло помещается капля теплого физиологического раствора (оптимально 37°С). Вагинальные или уретральные выделения перемешиваются с каплей физиологического раствора, накрываются покровным стеклом и немедленно просматриваются с использованием светового микроскопа. Если врач не владеет методом прямой микроскопии, выделения помещаются в пробирку с теплым физиологическим раствором и немедленно направляются в лабораторию для микроскопического исследования.
Взятие материала для микроскопии окрашенных препаратов у мужчин
Образец из препуциального мешка берется ватным/дакроновым тампоном.
Взятие материала для микроскопии окрашенных препаратов у женщин
Образец из цервикального канала для приготовления окрашенных препаратов берется в зеркалах ватным/дакроновым тампоном, специальной щеточкой или ложечкой Фолькмана. Необходимо тщательно очистить наружное отверстие цервикального канала при помощи большого марлевого тампона от вагинальных выделений для предотвращения возможной контаминации. После введения тампона в шеечный канал на 1-2 см его вращают несколько раз. Клинический материал должен быть перенесен с тампона на стекло как можно более тонким слоем.
Для микроскопического исследования окрашенных вагинальных мазков материал берется в зеркалах с заднего или боковых сводов бактериологической петлей 10 мкл или ложечкой Фолькмана и тонким слоем распределяется на предметном стекле.
Взятие материала с шейки матки на онкоцитологию
Материал берется из двух отделов: с наружного зева (эктоцервикса) и цервикального канала (эндоцервикса) без предварительной обработки шейки матки тампоном с физиологическим раствором. Пользуются шпателем типа Эйра или любым другим, лучше специальной цитощеткой. Вращательными движениями при легком надавливании получают соскоб со всей поверхности шейки матки и цервикального канала одновременно. Шпателем или щеткой проводят по стеклу — получают две полосы: материал с шейки матки и цервикального канала. При наличии патологии шейки матки берут соскоб непосредственно с участка поражения. При лейкоплакии, эрозии, подозрении на рак необходимо приготовить не менее 2‐3 мазков. В этих случаях удобнее брать мазок под контролем кольпоскопа.
Грибковые заболевания кожи (дерматомикозы) являются самыми распространёнными среди кожных болезней. Грибки известны с глубокой древности, это особый вид микроорганизмов, сочетающий черты и растений, и животных, а питаются грибы органическими веществами. Они живучие, способны образовывать споры и сохраняться в окружающей среде длительное время, очень медленно растут. Поэтому грибковые заболевания могут долгое время протекать без проявлений, а их обнаружение – непростая задача для врачей.
Преимущественно грибы- дерматофиты являются возбудителями поверхностных грибковых заболеваний, в частности таких, как микроспория, трихофития (стригущий лишай), эпидермофития. Они постоянно обитают на коже и волосах человека и животных, некоторые – в почве. Контакт человека с грибками происходит. Однако кожа в норме является мощным защитным барьером, и не позволяет грибам проявлять патогенные свойства.
Развитию грибковых заболеваний кожи способствуют следующие факторы:
- механическое повреждение защитного барьера кожи: трещины, микротравмы, в том числе полученные в результате косметических процедур.
- несоблюдение правил личной гигиены дома и при посещении общественных саун и бань, фитнес-залов, если не используются индивидуальные полотенца, тапочки, шапочки.
Эти факторы не являются ведущими, кожа не позволит проникнуть врагу, если хорошо работает иммунная система. Снижение местного и общего иммунитета организма является решающим пусковым механизмом. Этому способствуют:
- Генетические причины (врождённые иммунодефициты)
- Недостаток витаминов и микроэлементов
- Хронические заболевания кожи
- Эндокринные заболевания: сахарный диабет в первую очередь, нарушения функции щитовидной железы, ожирение, другие гормональные проблемы
- Давние хронические заболевания (желудочно-кишечного тракта, лёгких, сердца; туберкулёз, СПИД)
- Длительное применение антибиотиков, глюкокортикоидов, противоопухолевых препаратов.
Если грибок преодолел все преграды на своём пути, развивается заболевание. Особенность грибков кожи – поражение рогового (поверхностного) слоя. Грибки питаются кератином, входящим в его состав. Поражаются кожа, ногти и волосы.
Как проявляются грибковые заболевания кожи?
Поскольку вовлекаются только поверхностные слои кожи, проявления могут быть следующими:
- Зуд и шелушение кожи без пятен
- Образование красных пятен с чёткими краями в виде одного или множественных очагов, как правило, сопровождаются шелушением и зудом
- Ногти утолщаются, деформируются, расслаиваются
- Выпадение волос при трихофитии
- Воспаление волосяных фолликулов с образованием корочек и шелушением
Проявления характерны для многих кожных заболеваний. Данные осмотра не позволяют определить, грибковое поражение кожи или нет.
Для установления диагноза используются следующие лабораторные методы:
Микроскопическое исследование кожи, ногтевых пластинок и волос на наличие патогенных грибов (срок выполнения 2 дня)
Важным моментом для правильности исследования является взятие материала на границе здоровых и поражённых тканей, где выше вероятность выявления активного роста грибков. Микроскопический метод позволяет увидеть патологический грибок под микроскопом или исключить его наличие, но не позволяет определить тип возбудителя. Выявление мицелия гриба является критерием подтверждения активного микоза. Наличие только спор требует детального изучения и подтверждения другими методами.
Посев на грибы (возбудители микозов) (срок до 30 дней) является более точным исследованием. Соскобы кожи, ногти и волосы помещаются в специальные среды, обогащенные питательными веществами специально для грибков кожи. Врач наблюдает за ростом грибков до месяца, поскольку они растут очень медленно и именно этот срок позволяет адекватно провести исследование и не пропустить заболевание. Благодаря посеву определяется конкретный тип грибков дерматофитов, что даёт возможность назначить правильный противогрибковый препарат.
Обращаем внимание, что грибок малацезия (Malasezia furfur) – возбудитель перхоти у животных и человека, в посеве не вырастает. Вот такая у него особенность!
При грибковых заболеваниях определение чувствительности к противогрибковым препаратам проводится только с научной целью, чтобы внедрить новое лекарство, поскольку это долгий, трудоёмкий процесс и он нецелесообразен в лечебной практике. Дело в том, что известные противогрибковые препараты воздействуют на определенные виды грибов и врач при подтверждении грибкового заболевания не станет ждать дальнейшего прогрессирования процесса ещё месяц, а назначит препарат в зависимости от типа грибка, определенного в результате анализа.
Как правильно подготовиться к исследованиям?
Соскобы кожи выполняются только врачом. Волосы и ногти допускается собрать самостоятельно и поместить в специальный контейнер, по возможности на границе здоровых и поражённых тканей. Исследование проводится до начала приёма противогрибковых препаратов или через 2 недели после окончания.
Читайте также:
- Искусственным выращиванием биомассы женьшеня из отдельных его клеток на питательных средах занимается
- Орляк относится к покрытосеменным растениям
- Настойка полыни инструкция по применению
- Какие признаки характерны для отдела один из представителей которого изображен на рисунке мох
- Урожайность черри в теплице с 1 м2

